LEGAL REGULATION OF THE CIRCULATION OF MEDICAL DEVICES AND MEDICINES
The most important areas of development of domestic medical devices at the Federal State Budgetary Institution “National Medical Research Center of Traumatology and Orthopedics named after R.R. Vreden” of the Ministry of Health of the Russian Federation
1 — Federal State Budgetary Institution “National Medical Research Center of Traumatology and Orthopedics named after R.R. Vreden” of the Ministry of Health of the Russian Federation, 8, Akademika Baykova str., St. Petersburg, 195427, Russian Federation.
2 — Federal State Budgetary Institution “National Medical Research Center of Traumatology and Orthopedics named after R.R. Vreden” of the Ministry of Health of the Russian Federation, 8, Akademika Baykova str., St. Petersburg, 195427, Russian Federation.
3 — Federal State Budgetary Institution “National Medical Research Center of Traumatology and Orthopedics named after R.R. Vreden” of the Ministry of Health of the Russian Federation, 8, Akademika Baykova str., St. Petersburg, 195427, Russian Federation.
4 — Federal State Budgetary Institution “National Medical Research Center of Traumatology and Orthopedics named after R.R. Vreden” of the Ministry of Health of the Russian Federation, 8, Akademika Baykova str., St. Petersburg, 195427, Russian Federation.
5 — Federal State Budgetary Institution “National Medical Research Center of Traumatology and Orthopedics named after R.R. Vreden” of the Ministry of Health of the Russian Federation, 8, Akademika Baykova str., St. Petersburg, 195427, Russian Federation.
The work provides a description of the most important promising domestic developments - new personalized and serial implants for osteosynthesis, used for bone fractures and reconstructive operations on bones, joints of the limbs and spine, as well as a new biodegradable polymer antimicrobial composition "DioGen-gel" for the prevention and treatment of peri-implant infection Successfully implemented domestic developments of the “RSRI of TO n.a. R.R. Vreden" of the Russian Ministry of Health in the field of traumatology and orthopedics make a significant contribution to the implementation of state programs for import substitution of medical products.
Keywords: import substitution, traumatology, orthopedics, domestic medical devices, innovative technologies, combating surgical infection, peri-implant infection, periprosthetic infection, revision osteosynthesis implants, designs for arthrodesis of large joints, 3D-printed personalized implants
Background.
Отечественные программы импортозамещения в условиях жесткого санкционного давления являются единственно возможным путем к индустриальной и экономической независимости и обеспечению безопасности Российской Федерации по многим важнейшим направлениям развития, одним из которых является здравоохранение.
Для таких сложных разделов клинической медицины, как травматология и ортопедия, которые не случайно именуются «инженерной хирургией», прежде всего актуально создание новых медицинских изделий. Врачам – специалистам нашего профиля необходимы, в частности, различные имплантаты и инструменты для их установки, отвечающие всем требованиям к таким конструкциям, диктуемым современным уровнем развития направлений травматологии и ортопедии. Среди них особо важное место занимают пластины для остеосинтеза костей при переломах различного характера и локализации, специальные конструкции для реконструктивных операций на костях и суставах конечностей, а также персонифицированные кейджи для межтелового спондилодеза, создаваемые с использованием современных аддитивных технологий, учитывающие индивидуальные особенности конкретного пациента и применяющиеся в ходе сложных операций на позвоночнике.
Помимо этого, важнейшей и до конца не решенной современной задачей «инженерной хирургии» является борьба с инфекцией. Эта борьба осложняется тем, что инфекционные процессы в послеоперационных ранах развиваются у пациентов травматолого-ортопедического профиля, как правило, вблизи имплантированных в организм конструкций из специальных искусственных материалов – различных пластмасс, металлов и их сплавов. При этом на таких имплантатах достаточно быстро (на протяжении 3–4 недель) неизбежно образуются колонии патогенных микроорганизмов – микробные биопленки, разрушить которые с целью купирования инфекционного процесса без удаления имплантатов практически невозможно. Поэтому такие случаи хирургической инфекции выделяют в отдельный ее вид – периимплантную инфекцию, одной из разновидностей которой является перипротезная инфекция (ППИ). Поэтому разработка специальных медицинских изделий, способных создавать в инфицированной хирургической ране высокие концентрации антибиотиков и антисептиков, а также поддерживать их на протяжении нескольких недель за счет постепенной биодеградации, также является во всем мире важным направлением современных исследований, направленных на борьбу с хирургической инфекцией.
С учетом изложенного, в настоящей статье представлены отечественные разработки последнего десятилетия новых медицинских изделий по актуальным направлениям современной травматологии и ортопедии, выполненные коллективом старейшего и крупнейшего в нашей стране федерального центра травматологии и ортопедии – Федерального государственного бюджетного учреждения «Национальный медицинский исследовательский центр травматологии и ортопедии имени Р.Р. Вредена» Министерства здравоохранения Российской Федерации (далее – ФБГУ «НМИЦ ТО им. Р.Р. Вредена» Минздрава России).
Результаты разработок новых отечественных медицинских изделий
Имплантаты для ревизионного остеосинтеза и конструкции для артродеза крупных суставов. Одним из важнейших направлений разработок отечественных импортозамещающих медицинских изделий, систематически проводившихся коллективом ФБГУ «НМИЦ ТО им. Р.Р. Вредена» Минздрава России на протяжении последнего десятилетия в ходе плановых исследований в рамках Государственного задания по науке, является создание и клиническая апробация новых имплантатов для ревизионного остеосинтеза и конструкций для артродеза крупных суставов [1, 2, 3, 4, 5].
Ревизионный (повторный) остеосинтез является значимой частью большой ортопедической хирургии, отличающейся повышенной сложностью, и характерной, прежде всего, для клиник профильных федеральных центров, к которым относится наше учреждение. Проведенные исследования завершились созданием и успешной государственной регистрацией 17 мая 2023 года совместно с ООО «Ортоинвест» (Российская Федерация, Санкт-Петербург) медицинского изделия № РЗН 2023/20234 «Система внутренней ортопедической фиксации для опорно-двигательного аппарата человека по ТУ 32-50-22-005-00426101-2021» (рис. 1). Следует отметить, что в состав медицинского изделия вошли 10 оригинальных конструкций для ревизионного остеосинтеза и артродеза суставов, разработанных и апробированных в клинике группой наших ученых и врачей во главе с доктором медицинских наук Игорем Алексеевичем Воронкевичем (рис. 2).

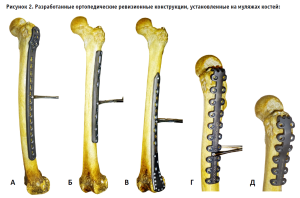
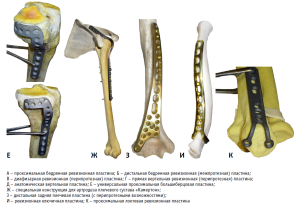
Каждый из разработанных ортопедических фиксаторов костей защищен патентом РФ на изобретение или на полезную модель и рассчитан на свою локализацию, но преследует общие цели:
- обеспечение надежности: как минимум, двукратной длительности эффективного функционирования, которая требуется при лечении пациентов со сложными переломами и ложными суставами;
- наличие угловой стабильности винтов, без которой сложно лечить кость, пораженную остеопорозом;
- наличие анатомичности, в частности, заводской предызогнутости, облегчающей репозицию костных отломков и обеспечивающей удобство установки фиксатора за счет его высокой совместимости с формой кости.
В качестве важного положительного отличия следует особо упомянуть придание части разработанных пластин возможностей перипротезных фиксаторов. Число перипротезных переломов костей закономерно растет во всем мире пропорционально росту количества операций эндопротезирования крупных суставов [1, 3, 6]. Такие повреждения требуют сложного ревизионного остеосинтеза специальными конструкциями, а в предложенном нами наборе указанными свойствами обладают шесть из 10 оригинальных имплантатов (рис. 2Б–2Е, 3).
Среди всех предложенных ортопедических конструкций особое место занимает пластина для артродеза плечевого сустава «Камертон», названная так за сходство с ним вильчатого элемента, обеспечивающего стабильно-функциональную фиксацию остатков плечевой кости к лопатке при разрушениях плечевого сустава [5]. При этом надежная фиксация обеспечивается даже при полном отсутствии головки плечевой кости, сочетающемся с обширными дефектами шейки лопатки, которые часто возникают после удаления эндопротезов плечевого сустава, а также вследствие огнестрельных его ранений или онкологических резекций [5, 7, 8]. После таких тяжелых повреждений обсуждаемая конструкция, устанавливаемая по оригинальной методике, позволяет восстановить функцию и силу руки, что ранее считалось практически невозможным. Следует также подчеркнуть, что имплантат «Камертон» не имеет отечественных и зарубежных аналогов и защищен патентом РФ на полезную модель № 147546 (от 19.11.2014). Его клиническое применение на протяжении последних 9 лет в рамках проведенных ограниченных клинических исследований позволило уйти от инвалидности и в значительной степени восстановить утраченные функции верхней конечности более 90 профильным пациентам с тяжелыми поражениями плечевого сустава. При этом ряд прооперированных больных после артродеза плечевого сустава оригинальной отечественной конструкцией «Камертон» способны заниматься тяжелым сельскохозяйственным трудом, плавать кролем, поднимать значительные тяжести (рис. 3) и даже подтягиваться на турнике [8].

Отдельного рассмотрения заслуживают три разработанные ревизионные пластины для остеосинтеза бедренной кости, среди которых две перипротезные (диафизарная и дистальная) и проксимальная бедренная пластина (рис. 2А–2В). Следует отметить, что дистальная перипротезная пластина (рис. 2Б) позволяет решить проблему лечения пациентов со сложными переломами или ложными суставами, локализующимися между двумя бедренными ножками эндопротезов тазобедренного и коленного суставов. При этом повышенная надежность фиксации винтами, проведенными через кортикальные слои бедренной кости, обеспечила 100% успешность в клинических случаях устранения ложных суставов [3, 6].
Особо хотелось бы отметить разработанную универсальную проксимальную большеберцовую пластину, предназначенную для остеосинтеза мыщелков большеберцовой кости (ББК). Эта пластина (рис. 2Е), отличающаяся особой продуманной формой, обеспечила возможность ее применения не только при изолированных переломах латерального или медиального, но и обоих мыщелков ББК. При этом наличие в конструкции субхондральных щелей позволяет использовать их для проведения спиц при фрагментированных костных импрессиях или для подшивания поврежденных менисков и коллатеральных связок коленного сустава. Опыт последних 5 лет показал также эффективность применения пары обсуждаемых пластин (одновременно левой и правой) при надмыщелковых перипротезных переломах над бедренным компонентом эндопротеза коленного сустава, а также при ложных суставах бедренной кости аналогичной локализации.
Пристального внимания специалистов, несомненно, заслуживают также две разработанные вертельные пластины: анатомическая (рис. 2Д) и прямая вертельная ревизионная (рис. 2Г). Анатомическая пластина предназначена, прежде всего, для фиксации большого вертела (БВ) бедренной кости (БК) при укорачивающих остеотомиях (например, по Паавелайнену), выполняемых при тяжелых степенях дисплазии тазобедренного сустава (ТБС), а также и при остеосинтезе апикальных переломов БВ [2, 4, 9]. Прямая же ревизионная пластина может быть использована в ходе сложных реконструктивных операций – корригирующих остеотомий БК в сочетании с эндопротезированием ТБС. Такие операции приходится выполнять достаточно часто ввиду того, что в конце ХХ – начале ХХI века в нашей стране получили широкое распространение корригирующие остеотомии БК при лечении пациентов с врожденными вывихами бедра. В результате к настоящему времени в Российской Федерации имеются сотни пациентов в возрасте 40–50 лет с тяжелыми Z-образными деформациями проксимального отдела БК, которым невозможно выполнить стандартное эндопротезирование ТБС без дополнительной реконструкции БК, для чего идеально подходит обсуждаемая пластина.
Завершая представление разработанных нами ревизионных ортопедических конструкций для остеосинтеза и артродеза суставов, хотелось бы отметить, что в совокупности они обеспечивают современные высокотехнологичные решения ряда сложных ортопедических задач на всех четырех крупных сегментах конечностей – бедре, голени, плече и предплечье. Показаниями к их клиническому использованию являются, прежде всего, ревизионный (повторный) остеосинтез, необходимый при ошибках, осложнениях и других неудачах первичных операций, а также некоторые сложные клинические случаи первичного остеосинтеза, например, при тяжелых многооскольчатых переломах костей, когда требуется применение имплантатов с расширенными возможностями. А уникальная отечественная конструкция «Камертон» для артродеза плечевого сустава, по сути, решает сложную проблему ревизионных вмешательств при несостоятельности эндопротезов плечевого сустава и наличии противопоказаний к его реэндопротезированию, а также обеспечивает хорошие шансы на восстановление утраченных функций для сложнейшей категории пациентов с тотальным разрушением плечевого сустава в результате ранений, хирургической инфекции или онкологических заболеваний.
Необходимо также отметить, что проведенные в рамках Государственного задания по науке и ограниченные по количеству пациентов наши клинические исследования, тем не менее, показали перспективность повышения технологичности оперативных вмешательств за счет использования разработанных современных имплантатов. Эти имплантаты обеспечивают сравнительно большие удобства в ходе сложных повторных операций на костях, снижают травматичность и длительность оперативных вмешательств и уменьшают вероятность интраоперационных ошибок и последующих осложнений. Кроме того, они повышают надежность межотломковой костной фиксации, что позволяет раньше начинать и успешнее завершать реабилитацию прооперированных профильных пациентов.
Аддитивные технологии для создания персонифицированных имплантатов. Вторым весьма перспективным направлением создания новых отечественных медицинских изделий для травматологии и ортопедии, а также для нейрохирургии, разрабатываемым в последние годы коллективом ФГБУ «НМИЦ ТО им. Р.Р. Вредена» Минздрава России, является использование современных аддитивных технологий для создания и последующего клинического применения персонифицированных имплантатов, требующихся для проведения высокотехнологичных операций на позвоночнике.
Внедрение аддитивных технологий в медицину и, в частности, новые возможности индивидуального проектирования и 3D-печати персонифированных имплантатов, несомненно, произвели революцию в травматологии и ортопедии в целом и, конкретно – в хирургии позвоночника [10]. Впервые появилась реальная возможность достаточно быстро (на протяжении нескольких суток) изготавливать индивидуальные конструкции самой сложной формы, пригодные для имплантации в организм пациентов и максимально адаптированные к индивидуальным анатомическим параметрам любого из них с учетом имеющихся патологических изменений в каждом конкретном клиническом случае.
Для создания персонифицированного имплантата вначале проводится трехмерное сканирование анатомической структуры костей конкретного пациента в зоне патологических изменений, для чего применяются современные аппараты компьютерной томографии. Затем на основании полученных данных формируется цифровая 3D-модель. В ФГБУ «НМИЦ ТО им. Р.Р. Вредена» Минздрава России этим занимаются прошедшие специальную подготовку врачи созданной в нашем учреждении лаборатории аддитивных технологий. В дальнейшем, с привлечением промышленных партнеров, используются методы аддитивного производства для трехмерной печати имплантата необходимой формы и размеров из разрешенных Росздравнадзором биосовместимых материалов, например, титана. Следует также отметить, что на основании части 5 статьи 38 Закона № 323-ФЗ на территории Российской Федерации не требуется государственная регистрация индивидуальных имплантатов, изготавливаемых из разрешенных материалов, что существенно ускоряет и облегчает производство необходимых персонифицированных конструкций.
В отношении индивидуальных имплантатов, изготовленных методом 3D-печати из сплава порошкового титана, следует особо отметить, что они являются прочными и легкими, отличаются хорошей биосовместимостью и высокой коррозионной стойкостью. При этом персонифицированная конструкция имплантата позволяет обеспечить его оптимальное пространственное расположение (посадку) и надежную фиксацию к костям в зоне патологических изменений [11]. Кроме того, пористые поверхности имплантатов из сплава порошкового титана способствуют хорошей их интеграции с окружающей костной тканью, и, соответственно, укреплению в кости за счет врастания. Это повышает стабильность и долговечность фиксации таких конструкций, а также сокращает время реабилитации прооперированных пациентов и улучшает результаты их оперативного лечения [12].
Сочетание потребности в усовершенствованных имплантатах и появление аддитивных технологий проложило путь к разработке персонифицированных 3D-кейджей для выполнения операций спондилодеза в хирургии позвоночника. Указанные кейджи, помещаемые в ходе операций между телами двух соседних позвонков, пораженных патологическим процессом, позволяют быстрее и успешнее достигать их сращения, что является сложной хирургической задачей [13]. При этом в случаях деформаций персонифицированная форма таких кейджей существенно облегчает коррекцию имеющихся нарушений и восстановление фронтальной оси и сагиттального профиля позвоночника [14]. Следует также отметить, что у пациентов с деформациями позвоночника надежное обеспечение спондилодеза особенно важно, так как подобные операции предусматривают протяженные фиксации нескольких позвоночно-двигательных сегментов с более высоким риском развития нестабильности имплантатов [15].
С учетом представленных выше мировых тенденций развития хирургии позвоночника и в результате поведенных исследований в рамках Государственного задания по науке учеными и врачами нашего Центра во главе с профессором Дмитрием Александровичем Пташниковым было разработано и успешно апробировано оригинальное персонифицированное медицинское изделие «Имплантат для переднего спондилодеза позвоночника в поясничном отделе» (рис 4), на которое был получен патент РФ на полезную модель RU 176259 U1 (2018). Указанное медицинское изделие было успешно применено у 30 профильных пациентов для переднего спондилодеза при дегенеративно-дистрофических заболеваниях и последствиях травм позвоночника. При этом было показано, что оно может быть успешно использовано в различных клинических ситуациях и обеспечивает возможности высокотехнологичного хирургического лечения при достаточно широком спектре патологии позвоночника.

Перспективность обсуждаемого медицинского изделия позволила достаточно быстро найти промышленного партнера для его производства – Общество с ограниченной ответственностью «3D-кейджи», с которым 1 ноября 2021 года нашим Центром был заключен лицензионный договор. С этим промышленным партнером обсуждаются также перспективы серийного производства в будущем и соответствующей государственной регистрации нескольких типоразмеров представленного медицинского изделия.
Новые биодеградируемые антибактериальные композиции для местного применения. Третьим важным направлением создания отечественных медицинских изделий для травматологии и ортопедии, активно разрабатываемым на протяжении последнего десятилетия учеными и врачами ФГБУ «НМИЦ ТО им. Р.Р. Вредена» Минздрава России в рамках Государственного задания по науке, является поиск и ограниченная клиническая апробация новых биодеградируемых антибактериальных композиций для местного применения, обеспечивающих возможности создания на протяжении достаточно длительного времени (до двух недель) высоких концентраций антибиотиков и антисептиков в инфицированных ранах. Разработка и внедрение в клиническую практику таких композиций особенно востребованы для лечения, прежде всего, достаточно типичных для нашей специальности пациентов с периимплантной и перипротезной инфекцией, а также с инфекционными осложнениями огнестрельных ранений и других тяжелых травм.
Следует отметить, что вопросы рационального применения антибактериальных препаратов при лечении пациентов с инфекцией костей и суставов до настоящего времени не имеют окончательных ответов и активно разрабатываются во всем мире. При этом местное применение антимикробных препаратов непосредственно в очагах таких инфекционных поражений позволяет создавать их эффективные концентрации без развития нежелательного токсического действия, что является важным дополнением к системной антибиотикотерапии.
Необходимость комбинирования системной и местной антибактериальной терапии обусловлена тем, что даже при тщательной обработке очага остеомиелита в кровотоке и локально в области оперативного вмешательства остаются бактерии, преимущественно в виде планктонных форм и фрагментов механически поврежденных биопленок, на борьбу с которыми направлено действие системной антибактериальной терапии. Однако минимальные концентрации большинства антибиотиков для эрадикации микробных биопленок превышают минимальные подавляющие концентрации (МПК) для планктонных форм бактерий в сотни и тысячи раз [16], что невозможно достичь только системным их введением.
Альтернативой системному введению больших доз антибиотиков является комбинация системной и местной антибактериальной терапии, которую широко используют травматологи-ортопеды во всем мире. Локальная антибиотикотерапия с применением дополнительного антибиотика в составе костного цемента уже несколько десятилетий успешно применяется травматологами-ортопедами и является рутинной процедурой при лечении пациентов с периимплантной инфекцией [17]. Однако, если в состав костного цемента при установке спейсера на санирующем этапе оперативного лечения можно вводить 10% антибиотика и более, то добавление таких доз в цемент для фиксации компонентов при повторной установке эндопротеза на втором этапе лечения пациентов с перипротезной инфекцией невозможно, так как это существенно ухудшает прочностные свойства фиксирующего материала.
Кроме того, следует отметить, что официнальные антибиотикосодержащие костные цементы, которые применяют на втором этапе лечения пациентов обсуждаемого профиля, нельзя рассматривать как депо антибиотиков из-за практически отсутствующей у них антимикробной активности после завершения полимеризации [18]. Таким образом, существующие в настоящее время методы не позволяют создать локальное депо антибиотика при выполнении второго этапа хирургического лечения при перипротезной инфекции (ППИ). Нерешенность обозначенной выше проблемы вынуждает ученых и врачей во всем мире искать другие носители для локального депо антибиотиков [19]. Так, зарубежные ортопеды используют зарегистрированный препарат геля для создания кратковременного локального депо антибиотиков, который смешивают с антибиотиком перед употреблением. Эта методика показала высокую эффективность при выполнении первичного эндопротезирования суставов у пациентов с высоким риском развития ППИ [20], при остеосинтезе открытых переломов [21], а также при одноэтапной реимплантации эндопротезов у пациентов с перипротезной инфекцией [22]. Необходимо также отметить, что помимо прямого бактерицидного действия, указанный гель покрывает поверхность имплантата и препятствует адгезии бактерий в первые несколько суток после хирургического вмешательства, что предупреждает формирование микробных биопленок [23]. Однако, несмотря на доказанную эффективность и высокий профиль безопасности антимикробных гелей на основе гиалуроновой кислоты, в Российской Федерации до настоящего времени нет опыта применения аналогичных продуктов для локальной антибактериальной терапии при ортопедических операциях.
В нашем Центре на протяжении многих лет проводятся научные исследования по повышению эффективности лечения пациентов с остеомиелитом и ППИ. Проведенное в 2013 году экспериментальное (in vitro) исследование показало наличие синергического эффекта у гентамицина сульфата и диметилсульфоксида, сочетание которых эффективно подавляло рост гентамицинустойчивых штаммов патогенов, что позволило получить патент РФ на изобретение (RU № 2553601 C2) «Способ преодоления устойчивости к гентамицину у метициллинорезистентных штаммов стафилококка».
Далее нами была разработана оригинальная антимикробная композиция, содержащая гентамицина сульфат и диоксидин, на основе медицинского среднемолекулярного коллидона (поливинилпирролидона) и изучено ее применение в эксперименте (in vivo). Орошение оригинальной композицией операционного поля и обработка металлоконструкции, покрытой зрелой стафилококковой биопленкой перед ее имплантацией в костномозговой канал лабораторных животных, позволило предупредить развитие инфекционного процесса, что было подтверждено клинико-лабораторными исследованиями крови и микробиологическим исследованием удаленных спиц и тканевых биоптатов. Полученные результаты позволили составить соответствующую заявку на изобретение, а в 2014 году получить патент РФ на изобретение – «Антимикробное средство для профилактики имплант-ассоциированной инфекции и способ его применения» (RU 2535156 C1). Положительные результаты наших экспериментов позволили в дальнейшем провести успешную клиническую апробацию оригинальной полимерной антимикробной композиции при санирующих операциях в ограниченной группе пациентов с рецидивирующей перипротезной инфекцией в рамках диссертационного исследования Светланы Анатольевны Божковой, доказавшей возможность снижения доли рецидивов инфекционного процесса более чем в 2 раза (с 28 до 13%) [24].
К настоящему времени доказан широкий спектр антимикробной активности обсуждаемой полимерной композиции, получившей название «ДиоГен-гель», в отношении стафилококков, энтерококков, энтеробактерий и синегнойной палочки, включая штаммы с множественной устойчивостью к антибиотикам. Было также показано, что при лечении пациентов с открытыми обширными ранами на фоне инфекции костей и суставов обработка мягких тканей разработанной композицией препятствует прилипанию к ним перевязочного материала. В дополнение к этому, в 2021 году был предложен и запатентован в нашей стране на уровне изобретения (RU № 2757263 С1) «Способ местной антибактериальной профилактики рецидива при одноэтапном ревизионном эндопротезировании у пациентов с перипротезной инфекцией», предполагающий периоперационное внутрисуставное введение полимерной антимикробной композиции «ДиоГен-гель» в инфицированный тазобедренный или коленный сустав после выполнения одноэтапной замены эндопротеза у пациентов с ППИ (рис. 5).
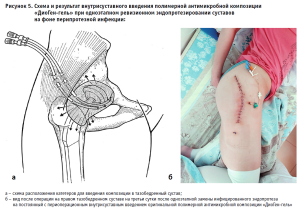
Клиническая апробация рассматриваемого способа в рамках плановой темы НИР Государственного задания по науке позволила в 90% случаях купировать инфекцию при одноэтапном ревизионном эндопротезировании у пациентов с ППИ коленного сустава, а также снизить долю рецидивов при двухэтапном лечении свищевой формы инфекции протезированного коленного сустава в 4 раза.
Кратко суммируя результаты наших многолетних исследований по представленной тематике, можно обоснованно рекомендовать использование разработанной биодеградируемой полимерной антимикробной композиции «ДиоГен-гель» для нанесения на раневую поверхность при лечении гнойно-некротических ран, открытых инфицированных ран, в том числе – после открытых переломов костей и огнестрельных ранений, а также локально для введения в гнойную полость через дренаж или катетер при остеомиелитах или периимплантной инфекции в травматологии и ортопедии. Следует также указать, что в настоящее время нами ведется переписка с представителями Росздравнадзора в отношении принципиальных вопросов государственной регистрации представленной выше отечественной полимерной антимикробной композиции, а также осуществляется активный поиск промышленных партнеров, готовых организовать производство «ДиоГен-геля» в необходимых объемах.
Conclusion.
Завершая настоящую статью, в которой представлены и обсуждены три важнейших направления разработки отечественных медицинских изделий для применения в травматологии и ортопедии, которыми занимался коллектив нашего Центра на протяжении последнего десятилетия, хотелось бы, прежде всего, отметить ключевую роль Государственного задания по науке, формируемого нашим учредителем – Минздравом России. Без соответствующего планирования и финансирования, проведенные нами экспериментальные и клинические исследования, безусловно, были бы невозможны.
Необходимо также отметить, что основные трудности на пути разработки новых отечественных медицинских изделий для профильных пациентов, возникают, по нашему мнению, на этапе реализации полученных результатов научных исследований. При этом особую сложность представляет поиск надежных промышленных партнеров, готовых содействовать государственной регистрации таких изделий и быстро организовать их производство в необходимых масштабах. К сожалению, многие отечественные производители предпочитают копировать иностранные аналоги, а к новым отечественным разработкам относятся с недоверием.
Тем не менее, внедрение в производство новых медицинских изделий для травматологии и ортопедии, созданных в Российской Федерации, вполне возможно, о чем, в частности, свидетельствует наш опыт, представленный в настоящей статье. По ряду наших разработок уже получены регистрационные удостоверения и/или заключены лицензионные соглашения с отечественными промышленными партнерами, а по полимерной антимикробной композиции «ДиоГен-гель» поиск производителя и работа по государственной регистрации проходят в настоящее время. С поиском промышленных партнеров активную и действенную поддержку нам оказывает Центр трансфера медицинских технологий, входящий в ФГБУ «Научный центр экспертизы средств медицинского применения» Минздрава России. Еще одним важным шагом, способным ускорить внедрение отечественных разработок в клиническую практику, по нашему мнению, могла бы стать организация на государственном уровне специализированных научно-производственных объединений.
Завершая настоящую публикацию, хотелось бы выразить уверенность в том, что коллектив ФГБУ «НМИЦ ТО им. Р.Р. Вредена» Минздрава России готов продолжить с учетом уже накопленного опыта разработки по указанным в нашей статье направлениям, а также по ряду других актуальных тематик (например, создание нового специализированного травматолого-ортопедического инструментария для современных операций), чтобы внести достойный вклад в государственные программы импортозамещения, прежде всего, в отношении разработки новых отечественных медицинских изделий для применения в травматологии и ортопедии.
- Tikhilov R.M., Voronkevich I.A., Malygin R.V., Lasunsky S.A. Plate for osteosynthesis of periprosthetic femoral fractures // Travmatologiya i ortopediya Rossii. – 2009. – No. 2. – pp. 117–122. (In Russ.).
- Voronkevich I.A., Parfenov D.G., Avdeev A.I. Development of ideas of fixation of a fragment of a large trochanter during surgical treatment of dysplastic coxarthrosis // Ortopediya, travmatologiya i vosstanovitel'naya hirurgiya detskogo vozrasta. – 2018. – Vol. 6. – No. 4. – pp. 59–69. (In Russ.).
- Menkin Z.D., Bilyk S.S., Kovalenko A.N., Bliznyukov V.V., Ambrosenkov A.V., Avdeev A.I., Ustazov K.A. The result of primary hip replacement in combination with unstable transversal femoral fracture (clinical case) // Sovremennye problemy nauki i obrazovaniya. – 2019. – No. 2. – p. 166. (In Russ.).
- Avdeev A.I., Parfenov D.G., Voronkevich I.A. Osteosynthesis of the large trochanter with a fork plate during total hip replacement // Sovremennye tekhnologii v medicine. – 2020. – Vol. 12. – No. 2. – pp. 80–86. (In Russ.).
- Voronkevich I.A., Varfolomeev A.P., Gerashchenko N.I. Arthrodesis of the shoulder joint: new technology // Travmatologiya i ortopediya Rossii. – 2022. – № 28(1) . – Pp. 100–109. doi:10.17816/2311-2905-1683. (In Russ.).
- Malygin R.V., Voronkevich I.A., Tsybin A.V., Sivkov V.S., Lyubchak V.V., Shubnyakov M.I. Experience in treating patients with periprosthetic femoral fractures with a special plate / In the collection: Selected issues of hip surgery. – S-Pb., 2016. – pp. 107–112. (In Russ.).
- Gerashchenko N.I., Voronkevich I.A. Arthrodesis – the key to solving complex problems of reconstructive surgery of the shoulder joint // Polytrauma / POLYTRAUMA. – 2019. – No. 4. – pp. 85–95. URL: http://poly-trauma.ru/index.php/pt/article/view/177. (In Russ.).
- Gerashchenko N., Voronkevich I., Varfolomeev A. Shoulder fusion improves quality of life in patients with contraindications for reverse shoulder arthroplasty. Zeitschrift f r Orthop die und Unfallchirurgie. 2020; 158(S01): 151. doi:10.1055/s-0040-1717513.
- Avdeev A.I., Voronkevich I.A., Parfeev D.G., Kovalenko A.N., Pliev D.G., Sannikova E.V., Shubnyakov I.I., Tikhilov R.M. Violation of consolidation of bone fragments during hip replacement with osteotomy by T. Paavilainen – causes of failures // Ortopediya, travmatologiya i vosstanovitel'naya hirurgiya detskogo vozrasta. – 2020. – Vol. 8. – No. 2. – pp. 119–128. (In Russ.).
- Meena V.K., Kumar P., Kalra P., Sinha R.K. Additive manufacturing for metallic spinal implants: A systematic review. Annals of 3D-printed Medicine. 2021; 3: 100021. htpps://doi.org/10.1016/j.stlm.2021.100021.
- Adl Amini D., Okano I., Oezel L., et al. Evaluation of cage subsidence in standalone lateral lumbar interbody fusion: novel 3D-printed titanium versus polyetheretherketone (PEEK) cage. Eur Spine J. 2021; 30(8): 2377–2384. htpps://doi.org/10.1007/s00586-021-06912-2.
- Wallace N., Schaffer N.E., Aleem I.S., Patel R. 3D-printed Patientspecific Spine Implants: A Systematic Review. Clinical Spine Surgery. 2020; 33(10): 400–407. htpps://doi.org/10.1097/BSD.0000000000001026.
- Burnard J.L., Parr W.C.H., Choy W.J., et al. 3D-printed spine surgery implants: a systematic review of the efficacy and clinical safety profile of patient-specific and off-the-shelf devices. Eur Spine J. 2020; 29(6): 1248–1260. htpps://doi.org/10.1007/s00586-019-06236-2.
- Amin T., Parr W.C.H., Mobbs R.J. Opinion Piece: Patient-Specific Implants May Be the Next Big Thing in Spinal Surgery. Journal of Personalized Medicine. 2021; 11(6): 498. htpps://doi.org/10.3390/jpm11060498.
- Siu T.L., Rogers J.M., Lin K., et al. Custom-Made Titanium 3-Dimensional Printed Interbody Cages for Treatment of Osteoporotic Fracture-Related Spinal Deformity. World Neurosurg. 2018; 111: 1–5. htpps://doi.org/10.1016/j.wneu. 2017.11.160.
- Wu Wen-Shiann, Chen Chi-Chung, Chuang Yin-Ching, Su Bo-An, Chiu Yu-Hsin, Hsu Hui-Jine, Ko Wen-Chien, Tang Hung-Jen. Efficacy of combination oral antimicrobial agents against biofilmembedded methicillin-resistant Staphylococcus aureus. Journal of Microbiology. Immunology and Infection. 2013; (46): 89–95.
- Tikhilov R.M., Bozhkova S.A., Artyukh V.A. Periprosthetic infection in the area of large joints of extremities // Orthopedics. Clinical recommendations / ed. acad. RAS Mironova S.P. Moscow, 2018. pp. 719–746. (In Russ.).
- Bozhkova S.A., Gordina E.M., Markov M.A., Afanasyev A.V., Artyukh V.A., Malafeev K.V., Ivankova E.M. Effect of combination of vancomycin with silver preparation on duration of antimicrobial activity of bone cement and formation of biofilm by MRSA strain // Travmatologiya i ortopediya Rossii. 2021; 27(2): 54–64. doi:10.21823/2311-2905-2021-27-2-54-64. (In Russ.).
- Meani E., Romano C., Crosby L., Hofmann G. Infection and Local Treatment in Orthopedic Surgery. Springer, 2007. – 395 p.
- Zoccali C., Scoccianti G., Biagini R., Daolio P.A., Giardina F.L., Campanacci D.A. Antibacterial hydrogel coating in joint mega-prosthesis: results of a comparative series. Eur J Orthop Surg Traumatol. 2021 Dec; 31(8): 1647–1655. doi:10.1007/s00590-021-02884-7.
- Malizos K., Blauth M., Danita A., Capuano N., Mezzoprete R., Logoluso N., Drago L., Roman C.L. Fast-resorbable antibioticloaded hydrogel coating to reduce post-surgical infection after internal osteosynthesis: a multicenter randomized controlled trial. J Orthop Traumatol. 2017 Jun; 18(2): 159–169. doi:10.1007/s10195-017-0442-2.
- Capuano N., Logoluso N., Gallazzi E., Drago L., Roman C.L. Onestage exchange with antibacterial hydrogel coated implants provides similar results to two-stage revision, without the coating, for the treatment of peri-prosthetic infection. Knee Surg Sports Traumatol Arthrosc. 2018 Nov; 26(11): 3362–3367. doi: 10.1007/s00167-018-4896-4.
- Roman C.L., De Vecchi E., Bortolin M., Morelli I., Drago L. Hyaluronic Acid and Its Composites as a Local Antimicrobial/ Antiadhesive Barrier. J Bone Jt Infect. 2017 Jan 1; 2(1): 63–72. doi: 10.7150/jbji.17705.
- Optimization of antibacterial therapy in patients with periprosthetic infection of staphylococcal etiology (experimental clinical study) Bozhkova S.A. abstract of the dissertation. ... Doctors of Medical Sciences / Russian Scientific Research. R.R. Vreden Institute of Traumatology and Orthopedics of the Ministry of Health of the Russian Federation. – St. Petersburg, 2016. (In Russ.).
