QUALITY, SAFETY AND AVAILABILITY OF MEDICAL CARE
Patient responsibility as a basic category of the patient-oriented healthcare model
1 — LLC Center for Humanitarian Technologies and Research “Social Mechanics”, 67-69, Frunze str., Samara, 443099, Russian Federation.
tatianag@mail.ru
ORCID: https://orcid.org/0000-0003-1997-7746
2 — Federal State Educational Institution of Higher Education “Samara State Medical University” of the Ministry of Healthcare of the Russian Federation, 89, Chapaevskaya str., Samara, 443099, Russian Federation.; Public organization “All-Russian Union of Public Associations of Patients”, 5, bld. 2 Naryshkinskaya alley, Moscow, 125167, Russian Federation.
sams99@inbox.ru
ORCID: https://orcid.org/0000-0002-9471-9088
3 — Samara University of Public Administration “International Market Institute”, 21, Aksakov str., Samara, 443013, Russian Federation.
sergeevasu@yandex.ru
In the article there is considered ed the relevance of the category of responsibility in the context of patient subjectivity in the system of interaction of various actors in the field of healthcare as a basic category for the potential development of a patient-oriented healthcare model in Russia. The necessity of distributing responsibility between the main subjects of interaction in the healthcare system – the doctor and the patient – is substantiated. The author's definition of “responsible patient” is proposed/ It is correlated with the concepts of compliance and responsible self-treatment. The limits of applicability of this concept are defined.
Keywords: patient-oriented healthcare, responsibility, responsible patient, responsibility for your own health
Процессы глобализации обусловили снижение внимания к воздействию ценностно-культурного контекста на человека, на его социализацию и формирование личности, а также на основы его деятельности.
По мнению Костина П.А., «среди сложного набора социальных отношений и их структур, существующих в системе современного социального бытия, для конструктивного функционирования необходимым условием является воздействие нравственно-ценностного мира человека… на организационные и техногенно заданные процессы» [1]. То есть, ответственность – неотъемлемый элемент любой социальной системы, обеспечивающий ее устойчивость.
Проблема ответственности сегодня активно исследуется в психологии, педагогике, социологии, поскольку «социальная ответственность представляет собой не просто важнейший элемент социальности – с ней связывают надежды на решение наиболее болезненных общественных проблем» [2].
Концепция ответственности пациента рассматривается в рамках пациентоориентированного подхода, смысл которой исходит из значимости не столько распределения финансов по выполненным медицинским услугам, сколько из долговременной эффективности и удовлетворенности пациентов.
Пациентоориентированный подход появился недавно – в 90-е гг. 20-го века в рамках повсеместно внедряемой в настоящее время ценностно-ориентированной модели здравоохранения [3].
Социально-экономические изменения, рост информированности населения и развитие технологий, повышающее вовлеченность пациентов в выбор медицинских услуг, обу словили переход к пациентоцентричным моделям, учитывающим активное участие пациентов и их окружения в принятии решений.
Понятие «пациентоориентированная медицинская помощь» появилось в 1993 г. В 2007 г. Всемирная организация здравоохранения опубликовала материал, посвященный «Здравоохранению, ориентированному на людей». В нем подчеркивалась важность использования ресурсов, предоставляемых самими пациентами, их семьями и сообществами, для повышения качества медицинской помощи. Эти ресурсы могут оказывать влияние на различные аспекты здоровья, включая диагностику, выбор оптимального метода лечения острых состояний, мониторинг эффективности терапии и симптомов, управление хроническими заболеваниями, обучение здоровому образу жизни и предоставление обратной связи системе здравоохранения[3].
В отечественном здравоохранении субъектный статус пациента начинает законодательно оформляться в 1992–1993 гг. при вступлении в действие Федерального закона от 29.11.2010 № 326-ФЗ «Об обязательном медицинском страховании в РФ», закрепившего правовой паритет врача и пациента, Закона РФ от 02.07.1992 № 3185-I «О психиатрической помощи и гарантиях прав граждан при ее оказании», определивших универсальные права пациента и Федерального закона от 21.11.2011 № 323-ФЗ «Об основах охраны здоровья граждан в РФ», закрепившего тринадцать общих прав пациента отдельной статьей.
На конференции «Медицина и качество» 30 ноября 2015 г. Минздрав РФ, Росздравнадзор, ФФОМС обозначили в качестве практической задачи переход российского здравоохранения на принцип пациентоориентированности [4].
Несмотря на отсутствие комплексного нормативно-правового определения пациентоориентированного здравоохранения, отдельные его элементы, принципы и механизмы упоминаются в различных документах. Сделан ряд практических шагов в этом направлении. С 2015 г. впервые введены обязательные сроки для ожидания и оказания любых видов медицинских услуг. Стали формироваться общественные советы при региональных органах здравоохранения и советы при территориальных управлениях Росздравнадзора.
Индивидуализация подходов к пациенту сформулирована в 2018 году1. Элементы пациентоориентированной медицины поддерживаются программами города Москвы, пилотными проектами и документами регионов РФ2, находят отражение в указах Президента РФ3 и Правительства РФ4.
Проблематика ценностного здравоохранения начала оформляться в медийном пространстве и политическом дискурсе РФ [5].
Приоритеты развития системы здравоохранения Российской Федерации до 2025 года также сопряжены с внедрением пациентоориентированной модели медицинской консультации5. В рамках «Стратегии развития здравоохранения РФ на период до 2025 года»6 предусматривается создание Национальной пациентоориентированной системы здравоохранения.
На пациентоориентированность как базовый ориентир методологии управления деятельностью медицинской организации указывается в ведомственных методических документах7. В программы подготовки студентов внедряется максимально широкая рамка пациентоориентированного подхода [6].
Принципы пациентоориентированного здравоохранения приведены на основе анализа многочисленных работ и включают положения, которые упоминаются большинством исследователей [7, 8]:
- уважение ценностей, потребностей и предпочтений пациента;
- целостность, логичность и преемственность лечебно-диагностического процесса;
- информированность пациента о деталях лечебно-диагностического процесса, о ходе медико-социальной реабилитации и т.д.;
- комфортные условия;
- эмоциональная поддержка пациента;
- общение пациента с его ближайшим окружением;
- непрерывность лечебного процесса, а также оправдание ожиданий в части его видоизменения со временем;
- доступность медицинской помощи для пациента.
Модель пациентоориентированного здравоохранения, учитывающая данные принципы, изображена на рисунке 1.
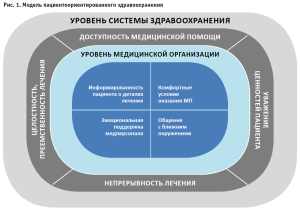
Согласно принципам пациентоориентированного здравоохранения, традиционная патерналистская модель должна быть заменена контрактной, предполагающей субъектность пациента.
В такой модели врач признает право пациента на автономное принятие решений, что повышает его вовлеченность в процесс лечения. Влияние пациентов, в том числе через общественные организации, расширяется на различные аспекты системы здравоохранения.
В противовес контрактной в патерналистской модели врач предстает в роли вершителя судьбы пациента, поскольку право принимать решение о том где, как, чем и как долго лечить пациента принадлежит исключительно врачу. Пациент же выступает в роли ребенка, безоговорочно доверяющего врачу, и не несет никакой ответственности за собственное здоровье [9]. Именно поэтому необходимым условием реализации пациентоориентированного подхода является распределение ответственности за поддержание здоровья пациента между всеми субъектами оказания медицинской помощи.
Таким образом, ответственный пациент – пациент, осознающий зависимость состояния своего здоровья от собственного поведения или действий, готовый осуществлять осознанный выбор предлагаемых специалистами решений относительно сохранения здоровья и следующий согласованной со специалистами стратегии поведения для достижения согласованного со специалистами результата (например, выздоровление, частичная или полная реабилитация, частота последующей обращаемости за медицинской помощью, рецидивы, продолжительность ремиссии, инвалидизация и др.)8.
Категория ответственности пациента имеет ограничения в связи с двумя принципиальными моментами, лимитирующими полноценную субъектность пациента:
1) Информационная асимметрия между врачом и пациентом
Асимметрия медицинских знаний между врачом и пациентом, осознаваемая обеими сторонами, создает сложности в распределении ответственности при принятии решений о лечении.
Ответственность может нести лишь пациент, способный адекватно воспринимать и анализировать информацию о своем здоровье.
2) Неабсолютность автономии пациента
В клинической практике при лечении пациентов, неспособных выразить свою волю (кома, психические расстройства, несовершеннолетие без доступа к законным представителям), применяется оправданный патернализм: решение принимается врачебным консилиумом или дежурным врачом с уведомлением ответственных лиц и обоснованием вмешательства. В педиатрии субъектность ребенка реализуется через концепцию «комплексного пациента» – альянса с родителем, где с возрастом растет способность формулировать запрос, понимать врачебные пояснения, участвовать в лечении. Таким образом, ответственность за здоровье обусловлена способностью пациента к осознанному и легитимному принятию решений.
Концептуальные обсуждения в литературе разных понятий (пациентоориентированное здравоохранение, ответственный пациент, ответственное самолечение, приверженность лечению и др.), вводимых в последние годы в связи с ценностноориентированным подходом в здравоохранении, приводят к необходимости анализа соотношения между ними (рис. 2).
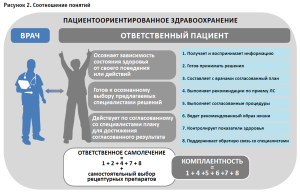
Пациентооцентрированность как принцип организации деятельности системы здравоохранения приводит к необходимости рассматривать пациента как равноправного субъекта взаимоотношений, принимающего решения, т.е. обладающего определенной ответственностью или ответственного пациента.
Исходя из данного выше определения, важными признаками этой модели поведения является осознанность выбора предлагаемых способов лечения или поддержания здоровья, основанная на информированности, и последовательное выполнение рекомендаций, согласованных специалистами, с отслеживанием результатов и показателей здоровья.
Согласно определению ВОЗ, ответственное самолечение – это разумное применение самими пациентами лекарственных средств с высоким профилем безопасности, находящихся в свободной продаже, с целью профилактики или лечения легких недомоганий до оказания профессиональной врачебной помощи. Это лишь узкий аспект модели ответственного пациента – следование рекомендациям специалистов при отклонении самочувствия до легкого недомогания, относящийся только к приему лекарственных препаратов, находящихся в свободной продаже. В рамках ответственного самолечения предполагается осуществление пациентом контроля за показателями своего здоровья и определение критического уровня негативных изменений, при котором следует обратиться к врачу. При этом мы предлагаем использовать более корректный перевод данного термина – «ответственная самопомощь».
Под комплаентностью понимается безукоризненное и осознанное выполнение больным врачебных рекомендаций в целях максимально быстрого и полного выздоровления при остром заболевании или стабилизации состояния при хроническом [10]. Обзор определений показывает, что понятие возникло в рамках патерналистской модели медицинской помощи на основе анализа случаев отклонения пациентов от предписанных врачом действий по лечению заболевания и выявления факторов, снижающих степень приверженности, в первую очередь, приему препаратов. Сегодня под комплаентностью понимается выполнение пациентом и других рекомендаций врача – по прохождению процедур, соблюдению диеты, самостоятельному выполнению рекомендованных физических упражнений и т. п.
Таким образом, понятие «ответственная самопомощь» и понятие «комплаентность» частично пересекаются, но допускают разную степень автономии и субъектности пациента. В первом случае, она значительно выше и предполагает возможность самостоятельного принятия решений в выборе способа коррекции своего самочувствия, во втором – только в выборе степени следования рекомендациям специалистов.
Трансформация системы здравоохранения, направленная на перенос фокуса внимания на пациентов и получение лучших результатов за счет оказания помощи «всему» пациенту – сложная задача.
Проблеме перехода системы здравоохранения к пациентоориентированной модели оказания медицинской помощи посвящены немногочисленные современные российские и зарубежные исследования: Качкова О.Е. и соавт., 2019 [11]; Перепелова О.В., 2019 [12]; Шахабов И.В. и соавт., 2020 [13]; Avisar N., 2017 [14]; Mathur S., и соавт. 2017 [15] и ряд других.
Пациентоориентированный подход в здравоохранении основан на принципах гуманистической медицины, отвечает потребностям пациентов и предполагает переход от традиционной модели, когда медицинские работники несут полную ответственность за здоровье пациента, на партнерские взаимоотношения с ним, расширение возможностей пациентов.
Однако до настоящего момента для воплощения принципов данного подхода недостаточно конкретных механизмов их практической реализации, например, механизмов эффективной коммуникации с пациентом, механизмов осуществления выбора траектории получения медицинской помощи и т.п.
Внедрение ценностно-ориентированного, а значит и пациентоориентированного подхода в практическое здравоохранение в первую очередь предполагает:
- идеологически – обеспечение принятия пациентами (законными представителями пациентов) добровольного информированного решения о медицинском вмешательстве и оценку удовлетворенности пациентов оказанными услугами с точки зрения удовлетворенности долговременным эффектом;
- технологически – применение современных информационных технологий для сбора, хранения и использования данных о пациенте, в т.ч. телемедицины, с целью долговременного контроля за состоянием здоровья пациента.
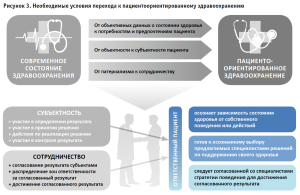
Данный переход может осуществляться по трем направлениям (рис. 3).
- От исключительно объективных данных о состоянии здоровья к учету потребностей и предпочтений пациента
Пациент теперь должен рассматриваться не только как «организм», на который нужно воздействовать со стороны, чтобы «исправить» его состояние согласно представлению врача, т.е. только как совокупность объективных параметров состояния его организма, но и как человек с его субъективными потребностями и предпочтениями в области сохранения здоровья, например, в части выбора условий оказания медицинской помощи, потребностей в информации о своем состоянии.
Проявление интереса и заботы о конкретном человеке должно состоять не в сиюминутной актуальности – самочувствии «здесь и сейчас», а в жизненной перспективе, чтобы заставить пересмотреть свое отношение к здоровью (вопросы о том, как пациент заботится о своем здоровье, что делает для его сохранения, укрепления, какие вредные привычки имеет, как оценивает их влияние на состояние своего здоровья, какой пример подает своим детям, членам семьи в отношении к здоровью).
- От патернализма к сотрудничеству
Уход от директивного и невнятного изложения диагнозов и врачебных предписаний к их разъяснению, доведение терапевтически значимой информации до понимания пациентом.
Создание ценности коллегиального совещательного взаимодействия врача и пациента как условия поиска более эффективного способа лечения в противовес автократичным врачебным назначениям и рекомендациям.
- От объектности к субъектности пациента
Выведение на первое место ценности автономии пациента как субъекта отношений «врач–пациент». Системообразующий элемент пациентоориентированной модели здравоохранения – пациент, обладающий субъектностью.
Субъектность – это возможность действовать, исходя из собственных интересов. Важным элементом субъектности пациента является критика к заболеванию. Критика к состоянию позволяет отделить «симптом» от «меня», то есть очертить собственную объектность и субъектность – те зоны, где пациент ничего не может сделать и те, где что-то может.
Под субъектностью в системе отношений мы понимаем способность пациента на каждом этапе консультации самостоятельно:
1) формулировать жалобы (запрос на консультацию);
2) описывать и сообщать врачу внутреннюю картину болезни;
3) понимать и принимать разъяснения врача в отношении заболевания и лечения;
4) формировать приверженность лечению, выполнению назначений врача и приему препаратов.
Субъектность пациента подразумевает перераспределение или уравнивание ответственности врача и пациента за совместно принимаемое решение о предстоящем медицинском вмешательстве.
Выводы
Трансформация здравоохранения в России в направлении пациентоориентированности далека от завершения.
Институциональный контекст, в котором действуют граждане в качестве пациентов, характеризуется разрывом между декларируемыми принципами партнерства и устройством сферы здравоохранения, где по-прежнему пациентам отводится роль объектов медицинского вмешательства.
Исследование факторов и ресурсов ответственности пациента за свое здоровье остается актуальной и сложной задачей, решение которой позволит выявлять проблемные сферы и поможет направлять необходимые ресурсы на актуализацию потенциала граждан в область заботы о своем здоровье, а также на поиск ресурсов взаимодействия государственной системы здравоохранения с гражданскими структурами.
Учитывая важную роль индивида в формировании его отношения к здоровью, необходимо создать условия для реализации позитивных паттернов поведения. Это потребует комплексного подхода и соответствующей мотивации, что влечет за собой необходимость разработки программ, которые бы поддерживали и вдохновляли граждан на активное участие в собственном здоровье и здоровье общества в целом.
_________________________________________________________________
1 Приказ Министерства здравоохранения РФ от 24.04.2018 № 186 «Об утверждении Концепции предиктивной, превентивной и персонализированной медицины».
2 Государственная программа Москвы «Об утверждении Государственной программы города Москвы “Развитие здравоохранения города Москвы (Столичное здравоохранение)”»; Декларация о пациент-ориентированном здравоохранении в Томской области, 24 августа 2018 г.; Государственная программа Кемеровской области – Кузбасса «Развитие здравоохранения Кузбасса» на 2014–2025 гг.; Постановление Коллегии Администрации Кемеровской области № 443 от 15.10.2013 г. Министерство здравоохранения Кузбасса.
3 Указ Президента РФ от 07.05.2018 № 204 «О национальных целях и стратегических задачах развития Российской Федерации на период до 2024 года»; Указ Президента РФ № 254 от 06.06.2019 г. «О Стратегии развития здравоохранения в РФ на период до 2025 г.».
4 Постановление Правительства РФ от 05.05.2018 № 555 «О единой государственной информационной системе в сфере здравоохранения» (с изменениями и дополнениями) (документ утратил силу).
5 Государственная программа «Развитие здравоохранения»: https://minzdrav.gov.ru/ministry/programms/health/info.
6 Указ Президента Российской Федерации от 06.06.2019 № 254 «О Стратегии развития здравоохранения в Российской Федерации на период до 2025 года».
7 Практические рекомендации по организации внутреннего контроля качества и безопасности медицинской деятельности в медицинской организации (стационаре). Вторая версия, утв. Федеральной службой по надзору в сфере здравоохранения. – М., 2022. – 177 с.
8 Данное определение является авторским, сформулировано методической группой проекта.
- Kostin P.A. Philosophy of responsibility in mastering the integrity of social life / P.A. Kostin // Logos et Praxis. – 2020. – Vol. 19, No. 1. – P. 43-50. – DOI 10.15688/lp.jvolsu.2020.1.5. (In Russian).
- Strizoye A.L., Tokareva S.B. Transformation of social responsibility and modern society development // Vestnik Volgogradskogo gosudarstvennogo universiteta. Seriya 7, Filosofiya. Sociologiya i social`ny`e texnologii (The Science Journal of Volgograd State University. Philosophy. Sociology and Social Technologies). 2010. No. 2 (12). P. 45–53. (In Russia).
- Gerteis M. Through the patient’s eyes: understanding and promoting patient-centered care. Picker Institute; 1993. Цит. По: Таратухин Е.О. Пациент-центрированная медицина. Новая реальность// Российский кардиологический журнал. 2016, 9 (137): 79–83 http://dx.doi.org/10.15829/1560-4071-2016-9-79-83.
- Starchenko A. From patient risks to insurance company risks // Medicinskij vestnik, 2015, 35-36. (In Russia).
- Aksenova E.I., Kamynina N.N. Value-oriented healthcare: in the context of economic development // Moskovskaya medicina (Moscow medicine). – 2022. – No. 5 (51). – P. 12–22. (In Russia).
- Igna O.N., Soshenko I.I., Okorokov A.O. Patient-oriented linguo-professional training of medical students // Perspektivy` nauki i obrazovaniya (Perspectives of Science and Education). 2023. No. 3 (63). P. 87–101. doi: 10.32744/pse.2023.3.5 (In Russia).
- Perepelova O.V. Patient-centeredness in the provision of medical services to the population as a value and principle of activity / O.V. Perepelova, I.A. Petrova // Menedzher zdravooxraneniya (Manager Zdravoochranenia). – 2019. – No. 10. – P. 12–17. (In Russian).
- Shakhabov I.V., Melnikov Yu.Yu., Smyshlyaev A.V. Key aspects of a patient-oriented management model of a medical organization // Nauchnoe obozrenie. Medicinskie nauki (Medical Sciences. Scientific Review). – 2020. – No. 3 – P. 34-38. (In Russian).
- Rodikov M.V. Models of interaction between doctor and patient in modern medicine M.V. Rodikov, L.V. Kochetova, R.A. Pakhomova // Sovremenny`e problemy` nauki i obrazovaniya (Modern problems of science and education). – 2016. – No. 6. – P. 156. (In Russian); Zhilyaeva E.P. On the Role and Possibilities of a Patient in the Context of Globalization / E. P. Zhilyaeva, N. M. Zaika // Rossijskaya akademiya medicinskix nauk. Byulleten` Nacional`nogo nauchnoissledovatel`skogo instituta obshhestvennogo zdorov`ya. – 2013. – No. 2. – P. 130–135. (In Russian).
- Karpov O.I. Compliance with antibiotic therapy for respiratory tract infections / O.I. Karpov // Antibiotiki i ximioterapiya (Antibiotics and Chemotherapy). – 1999. – No. 8. – P. 37–45. (In Russian).
- Development of an organizational model of patient-oriented medicine in the Russian Federation: monograph / O.E. Kachkova, R. A. Khalfin, V. V. Madyanova [et al.]. – Moscow: Rusains, 2019. – 207 p. – ISBN 978-5-4365-3469-5. (In Russian).
- Perepelova O.V. Patient-centeredness in the provision of medical services to the population as a value and principle of activity / O. V. Perepelova, I. A. Petrova // Menedzher zdravooxraneniya (Manager Zdravoochranenia). – 2019. – No. 10. – P. 12–17. (In Russian).
- Shakhabov I.V., Melnikov Yu.Yu., Smyshlyaev A.V. Key aspects of a patient-oriented management model of a medical organization // Nauchnoe obozrenie. Medicinskie nauki (Medical Sciences. Scientific Review). – 2020. – No. 3 – P. 34-38. (In Russian).
- Avisar N. et al. Multi-disciplinary patient-centered model for the expedited provision of costly therapies in community settings: The case of new medication for hepatitis C. Isr. J. Health Policy Res. 2017. Т. 6. № 1.
- Mathur S., Sutton J. Personalized medicine could transform healthcare (Review). Biomed. Reports. 2017.
