EXPERTISE OF THE QUALITY OF MEDICAL CARE
Scientific and expert assessment of the quality of medical care for ischemic stroke
1 — Russian Biotechnological University, 11, Volokolamsk Highway, Moscow, 125080, Russian Federation.; LLC AlfaStrakhovanie – OMS, 15, Likhacheva ave., Moscow, 115280, Russian Federation.
ORCID: https://orcid.org/0000-0003-1432-9467
2 — Russian Biotechnological University, 11, Volokolamsk Highway, Moscow, 125080, Russian Federation.; LLC AlfaStrakhovanie – OMS, 15, Likhacheva ave., Moscow, 115280, Russian Federation.
ORCID: https://orcid.org/0000-0001-8291-521X
3 — Russian Biotechnological University, 11, Volokolamsk Highway, Moscow, 125080, Russian Federation.; LLC AlfaStrakhovanie – OMS, 15, Likhacheva ave., Moscow, 115280, Russian Federation.
ORCID: https://orcid.org/0000-0001-7000-9420
4 — Omsk State Medical University of the Ministry of health of the Russian Federation, 12, Lenina st., Omsk, 644099, Russian Federation.
The authors have developed a scientifically based methodology for determining the relationship of disorders in the provision of specialized medical care with various types of adverse outcomes of ischemic stroke within the framework of the examination of the quality of medical care. The technique allows to establish the relationship of violations of the quality of care provided with the probability of adverse events for the patient. The technique ensures the accuracy of the prognosis in the period of 150 days from the moment of stroke to 98.3%, which determines its applicability in clinical, expert practice and quality management system.
Keywords: ischemic stroke, examination of the quality of medical care, prediction of adverse outcomes
Background.
Вопросы качества медицинской помощи, оказываемой пациентам с ишемическим инсультом, являются наиболее значимыми для достижения целей национальных проектов в сфере здравоохранения. Несмотря на развитие современных технологий оказания медицинской помощи, смертность от цереброваскулярных заболеваний остается по-прежнему высокой (в 2010 году – 39,2 человек; в 2015 году – 31,8; в 2020 году – 32,9; в 2022 году – 31,9 человек на 100 000 населения России) [1]. Один из важнейших способов предотвращения неблагоприятных исходов у пациентов с ишемическим инсультом – проведение реканализации интракраниальных артерий, которая осуществляется, в том числе с помощью системной тромболитической терапии.
Безопасность и эффективность системной тромболитической терапии при помощи рекомбинантного тканевого активатора плазминогена у пациентов с ишемическим инсультом продемонстрированы в исследованиях NINDS (1995) и ECASS III (2008) [2–4]. Результаты исследований показали улучшение функционального исхода у пациентов с ишемическим инсультом, получавших системную тромболитическую терапию алтеплазой [5–7]. Проведение такого лечебного мероприятия рекомендовано действующими клиническими рекомендациями «Ишемический инсульт и транзиторная ишемическая атака у взрослых». Тем не менее, несмотря на восстановление нарушенного кровотока в очаге поражения, применение системной тромболитической терапии не может гарантировать наступление благоприятного исхода во всех случаях, и у части пациентов наступает необратимое поражение вещества головного мозга, что приводит к неблагоприятному исходу.
Исход ишемического инсульта определяется как изначальным состоянием организма больного, так и качеством медицинской помощи, в первую очередь характеризующимся своевременным исполнением показанных пациенту диагностических и лечебных мероприятий [8]. Нарушения при исполнении таких мероприятий в различной степени определяют неблагоприятный исход или риск его формирования. Оценка такого риска представляет собой экспертную задачу, важную как для организации здравоохранения, так и для построения прогностических моделей в клинической неврологии.
Цели и задачи работы
Разработать научно-обоснованную методику определения взаимосвязи нарушений при оказании специализированной медицинской помощи с исходом ишемического инсульта (в рамках экспертной оценки качества медицинской помощи).
Для достижения цели решены следующие задачи:
- Сформированы группы случаев оказания специализированной медицинской помощи в остром периоде ишемического инсульта в зависимости от исходов госпитализации.
- Организованы экспертизы качества медицинской помощи по случаям оказания медицинской помощи с установлением отдельных типовых (повторяющихся) нарушений качества диагностики и лечения.
- Произведена оценка степени влияния совокупности нарушений на различные варианты неблагоприятных исходов ишемического инсульта на госпитальном этапе (с применением методов математического моделирования).
- Произведена оценка прогностической точности разработанной методики на группах случаев контрольной выборки (сравнение прогнозируемого с фактическим исходом).
Материалы и методы исследования
Из генеральной совокупности случаев оказания медицинской помощи застрахованным лицам страховой медицинской организации (база исследования) с июля 2022 по июнь 2024 года рандомизированно отобраны случаи оказания специализированной медицинской помощи по поводу ишемического инсульта с благоприятным (группа 1) и неблагоприятным (группа 2) исходом. Медицинская помощь оказывалась в 128 медицинских организациях 13 субъектов Российской Федерации (Мурманской, Брянской, Тверской, Новгородской, Тульской, Ростовской, Кемеровской, Челябинской, Омской, Тюменской областей, Республики Башкортостан, Краснодарского края и ХМАО-Югры). Группы сопоставимы по полу, возрасту, тяжести течения основной и сопутствующей патологии (табл. 1).
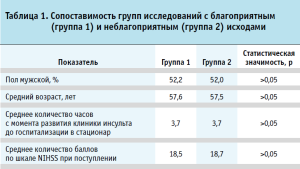
Единицей исследования явился случай оказания специализированной медицинской помощи с заключительным клиническим диагнозом «ишемический инсульт». Под неблагоприятным исходом госпитализации подразумевались смерть, а также состояния, характеризующиеся умеренным, выраженным и тяжелым нарушением жизнедеятельности (3–5 баллов по шкале Рэнкин) в срок 91–150 дней со дня возникновения ишемического инсульта (в среднем 122 дня), возникновение повторных сосудистых катастроф (повторного острого нарушения мозгового кровообращения или острого коронарного синдрома).
Умеренным нарушением жизнедеятельности считалось наличие у пациента инвалидизации (3 балла по шкале Рэнкин), при которой пациент требует посторонней помощи, но способен передвигаться самостоятельно. Выраженным или тяжелым считалось наличие значимого уровня инвалидизации (4–5 балла по шкале Рэнкин), требующей постоянной посторонней помощи после лечения, в том числе для передвижения. Под благоприятным исходом подразумевались состояния, характеризующиеся полным отсутствием существенных или наличием легких нарушений жизнедеятельности (до 2 баллов по шкале Рэнкин) в срок 90–150 дней со дня возникновения ишемического инсульта (в среднем 120 дней).
Таким образом, дата начала госпитализации составила начальную точку исследования; дата первого обращения за медицинской помощью с оценкой шкалы Рэнкин в период с 91 по 150 день после возникновения ишемического инсульта или дата смерти в 150-дневный срок составила конечную точку исследования.
Группы случаев сформированы с учетом критериев включения:
1) возраст пациентов от 18 лет до 65 лет;
2) отсутствие абсолютных противопоказаний к тромболитической терапии; проведение магнитно-резонансной или компьютерной томографии; систолическое артериальное давление менее 185 мм рт. ст., диастолическое артериальное давление – менее 110 мм рт. ст.; при поступлении 4–22 балла по шкале NIHSS [9]; не более 4 часов от момента начала симптомов ишемического инсульта до госпитализации;
3) обращение за медицинской помощью с оценкой шкалы Рэнкин в период с 91 по 150 день после возникновения ишемического инсульта или смерть в 150-дневный срок.
Экспертизы качества медицинской помощи в соответствии с законодательством об обязательном медицинском страховании1 проводились экспертами надлежащей квалификации и с необходимым стажем работы по специальности «неврология».2 Объектом исследования явился случай оказания медицинской помощи (страховой случай). Предмет исследования – нарушения при оказании медицинской помощи при остром периоде ишемического инсульта, а также их влияние на исход заболевания.
Исходы оценивались путем изучения медицинской документации:
1) по случаям оказания специализированной помощи при остром периоде ишемического инсульта;
2) по случаям оказания иной медицинской помощи после выписки пациентов из стационара, в том числе в поликлинике по месту прикрепления.
Под нарушением понималось любое необоснованное несоответствие оказанной медицинской помощи клиническим рекомендациям, порядкам оказания медицинской помощи или критериям оценки качества медицинской помощи Мин здрава России.3
Основным методом исследования стал экспертный метод, анализ и синтез результатов проведенных экспертиз и информации о неблагоприятных исходах (в отношении каждого из выявленных типовых нарушений при оказании медицинской помощи). Рассчитывался показатель диагностического коэффициента по методу Абрахама Вальда, необходимый для последующего расчета показателя информативности по методу Соломона Кульбака. Показатель информативности определяет степень значимости (силу влияния) нарушения на исход заболевания. Чем выше показатель информативности нарушения, тем выше сила его влияния на формирование неблагоприятного исхода.
По изучаемым параметрам в группах пациентов не было нормального распределения, поэтому авторы использовали методы непараметрической статистики (Хи-квадрат).
Для оценки сочетанного влияния нарушений на исход использовался расчет показателя накопленной информативности нарушений по случаю оказания медицинской помощи – сумма показателей информативности каждого из выявленных нарушений. Оценка числовых ориентиров соотношений между частотой встречаемости неблагоприятных исходов и конкретных значений накопленной информативности в выборке случаев производилась с применением метода бинарной логистической регрессии [9].
Результаты собственного исследования
На первом этапе исследования сформированы группы случаев оказания специализированной медицинской помощи в остром периоде ишемического инсульта. Группы сформированы в зависимости от исходов госпитализации в соответствии с критериями включения. В группы с благоприятным (группа 1) и неблагоприятным (группа 2) исходом отобрано по 3000 случаев оказания медицинской помощи (итого 6000).
На втором этапе исследования (экспертизы качества медицинской помощи) восьмью экспертами, соответствующими квалификационным требованиям Федерального закона, выявлялись нарушения, допущенные лечащими врачами при сборе информации (проведении диагностических мероприятий), при установлении диагноза, проведении лечебных мероприятий и в преемственности лечения. Всего проведено 6000 экспертиз случаев оказания медицинской помощи (для оценки качества и исходов госпитализации) в начальной и 5723 экспертизы случаев оказания медицинской помощи в конечной точке исследования (для оценки исходов госпитализаций). В остальных 277 случаях летальный исход подтверждался из реестра счетов, подаваемых на оплату медицинской помощи. В случае наличия в реестре счетов информации о смерти пациента после выписки из стационара информация оценивалась из реестра счетов, подаваемых на оплату по обязательному медицинскому страхованию (табл. 2).
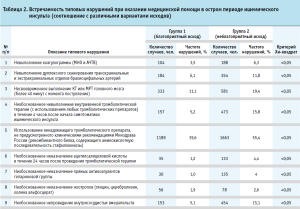
Как следует из таблицы 2, нарушения встречались в обеих группах исследования – как при благоприятном, так и при неблагоприятном исходах заболевания. В обеих группах наиболее часто встречалось нарушение при выборе тромболитического препарата, при этом в группе с неблагоприятным исходом это нарушение встречалось значимо чаще (39,6% в группе с благоприятным исходом и 55,4% в группе с неблагоприятным исходом, p<0,05).
По завершении второго этапа исследования отобраны наиболее значимые типовые нарушения, отмеченные экспертами качества по результатам проведенных экспертиз в обеих группах сравнения. Для оценки степени влияния каждого из нарушений на формирование неблагоприятного исхода произведен расчет диагностического коэффициента и информативности для каждого из нарушений в зависимости от исхода медицинской помощи (табл. 3).
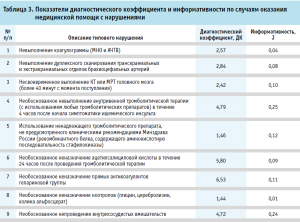
Все типовые нарушения чаще встречались в группе 2 (с неблагоприятным исходом), при этом все они имеют статистически значимое влияние на формирование самого неблагоприятного исхода (для всех показателей p <0,05).
Как следует из таблицы 3, наиболее значимыми нарушениями, влияющими на формирование неблагоприятного исхода среди инструментальных методов диагностики ишемического инсульта, являются несвоевременное выполнение КТ / МРТ головного мозга (J = 0,10) и дуплексного сканирования транскраниальных и экстракраниальных отделов брахиоцефальных артерий (J = 0,08). К менее значимым нарушениям диагностики с показателем информативности 0,04 отнесено невыполнение коагулограммы (МНО и АЧТВ).
Среди методов лечения наибольшую информативность, и, следовательно, связь с неблагоприятным исходом после инсульта, имеют мероприятия, направленные на снижение ишемии и восстановление кровотока в поврежденном головном мозге:
1) необоснованное непроведение внутривенной тромболитической терапии в первые 4 часа с момента появления симптомов инсульта (J = 0,25);
2) необоснованный отказ от проведения внутрисосудистых вмешательств (J = 0,24);
3) использование ненадлежащего тромболитического препарата, не предусмотренного клиническими рекомендациями Минздрава России (рекомбинантного белка, содержащего аминокислотную последовательность стафилокиназы) (J = 0,12);
4) необоснованное неназначение прямых антикоагулянтов гепариновой группы (J=0,11);
5) необоснованное неназначение ацетилсалициловой кислоты в течение 24 часов после проведения тромболитической терапии (J = 0,09).
Необоснованное неназначение ноотропов (глицин, церебролизин, холина альфосцерат) показало минимальные показатели информативности (J=0,01), а значит их применение в остром периоде не оказывает значимого влияния на исход.
Наиболее часто экспертами выявлялись нарушения, связанные с использованием ненадлежащего внутривенного тромболитического препарата, не предусмотренного клиническими рекомендациями Минздрава России [10]. Причем в большинстве случаев применения ненадлежащего препарата (73,0% случаев) имели место и другие – менее значимые нарушения.
Важное значение для пациентов имеет степень восстановления функций после ишемического инсульта, возможность к самообслуживанию и возврату к трудовой деятельности. При высокой степени инвалидизации снижается не только качество жизни самих пациентов, которые зачастую не могут самостоятельно передвигаться, но и членов семьи, которые осуществляют за ними уход, а также увеличиваются расходы государства на реабилитацию таких больных. Сравнение частоты неблагоприятных исходов, которые привели к значимой инвалидизации пациента на 91–150 день со дня возникновения симптомов инсульта в случаях оказания медицинской помощи с применением надлежащего, предусмотренного клиническими рекомендациями Минздрава России тромболитического препарата (алтеплазы), с ненадлежащим (рекомбинантным белком, содержащим аминокислотную последовательность стафилокиназы) представлено в таблице 5.
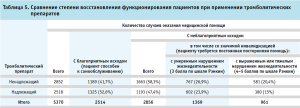
Из всех случаев назначения ненадлежащего тромболитического препарата (2852) – 1663 (58,3%) имели неблагоприятный исход. При этом 767 – с умеренным нарушением жизнедеятельности с сохранением самостоятельной ходьбы и 581 случай – с выраженным и тяжелым нарушением жизнедеятельности, когда пациент не способен передвигаться самостоятельно и требует постоянной посторонней помощи окружающих. Случаи оказания медицинской помощи с применением ненадлежащего тромболитического препарата чаще ассоциируются с неблагоприятными последствиями на 91–150 день с момента возникновения симптомов ишемического инсульта по сравнению с применением алтеплазы. В целом все виды неблагоприятных исходов встречаются на 23% чаще (ОШ = 1,23 (ДИ = 95%)) в группе применения ненадлежащего тромболитического препарата – рекомбинантной стафилокиназы. Случаев выраженного и тяжелого нарушения жизнедеятельности после лечения ненадлежащим тромболитическим препаратом фиксировалось на 35% больше (ОШ=1,35 (ДИ=95%)) по сравнению с применением регламентированного клиническими рекомендациями препарата алтеплазы, случаев умеренного нарушения жизнедеятельности – на 12% больше (ОШ=1,12 (ДИ=95%).
Частота летальных исходов за период 91–150 дней (в среднем 122 дня) с момента возникновения ишемического инсульта в группе случаев с применением ненадлежащего тромболитического препарата составила 11% (315 из 2852), что достоверно выше на 32% (ОШ =1,32, ДИ = 95%), чем в группе случаев с применением надлежащего тромболитического препарата (211 (8%) из 2518). Таким образом, применение регламентированного клиническими рекомендациями надлежащего тромболитического препарата алтеплазы позволяет сохранить на 27 жизней больше по сравнению с применением ненадлежащего тромболитика на 1000 случаев проведения тромболитической терапии пациентам с ишемическим инсультом.
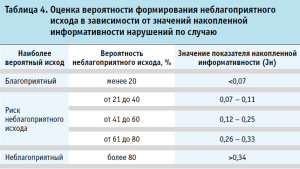
На третьем этапе исследования авторы добавили числовые ориентиры взаимосвязи показателя накопленной информативности (Jн) с вероятностью неблагоприятного исхода, затем разделили все случаи по показателям накопленной информативности на группы, для каждой из которых выделили количество случаев с различными вариантами исходов (использован метод бинарной логистической регрессии).
Между показателем накопленной информативности и неблагоприятным исходом имеется прямая корреляционная зависимость. Вероятность формирования неблагоприятного исхода мы выразили числовыми интервалами (градациями) для каждого из вариантов исхода:
- наиболее вероятен неблагоприятный исход (количество неблагоприятных исходов в группе более 80%, сильная (в ряде случаев прямая причинно-следственная) связь с неблагоприятным исходом);
- создан риск неблагоприятного исхода (количество неблагоприятных исходов в группе – от 21 до 80%);
- наиболее вероятен благоприятный исход (количество случаев неблагоприятного исхода менее 20%, отсутствие значимого влияния на неблагоприятный исход и риск его формирования) (табл. 4).
Как следует из таблиц 3 и 4, сильная связь с неблагоприятным исходом (вероятность возникновения различных видов неблагоприятных исходов более 80%) определяется сочетанием нескольких нарушений при проведении диагностических и лечебных мероприятий.
На заключительном этапе исследования в рамках контрольной проверки точности оценки исхода (по показателю накопленной информативности) авторы сравнили прогнозируемый исход с фактическим на примере 300 случаев оказания медицинской помощи. Проверка показала совпадение фактического и прогностического исходов в 98,3% случаев (ДИ>95%). Таким образом, предложенная методика с высокой вероятностью позволяет прогнозировать исход в зависимости от допущенных нарушений качества медицинской помощи. По пяти несовпавшим случаям (прогнозировался благоприятый исход, но наступил неблагоприятый) смерть наступила в результате другого заболевания (злокачественное новообразование, инфаркт миокарда).
Discussion.
На основании проведенного исследования авторами разработана методика (алгоритм) определения взаимосвязи нарушений при оказании специализированной медицинской помощи с исходом ишемического инсульта. Методика включает в себя следующие этапы:
1) оценка качества медицинской помощи (полноты и своевременности проведения необходимых диагностических и лечебных мероприятий) путем сравнения с установленными законом требованиями (выявление нарушений);
2) оценка уровней информативности выявленных нарушений в соответствии с таблицей 3;
3) оценка порогового значения накопленной информативности в соответствии с таблицей 4;
4) вынесение суждения о степени взаимосвязи нарушения с исходом заболевания.
Разберем пример использования методики. При сочетании нарушений, состоящих в полном отказе от проведения внутрисосудистых вмешательств и проведения тромболитической терапии, их накопленная информативность (сумма значений строк 4 и 9 таблицы 3) превысит пороговое значение для определения сильной взаимосвязи нарушений с неблагоприятным исходом (строка 3 таблицы 4):
Jн = 0,25+0,24=0,49>0,34.
При этом возможно выделить ряд мероприятий, которые изолированно, а не только в сочетании друг с другом, имеют взаимосвязь с риском неблагоприятных исходов (вероятность неблагоприятного исхода от 41% до 60%). Среди них – необоснованное невыполнение внутривенной тромболитической терапии в течение 4 часов после начала симптоматики ишемического инсульта, а также использование ненадлежащего тромболитического препарата, не предусмотренного клиническими рекомендациями Минздрава России (рекомбинантного белка, содержащего аминокислотную последовательность стафилокиназы, вместо показанной алтеплазы). Такие нарушения с высоким риском развития неблагоприятного исхода необходимо устранять в медицинских организациях, в первую очередь – в рамках системы менеджмента качества медицинской помощи при ишемическом инсульте.
Практическое применение такого подхода позволит дополнить субъективное мнение эксперта при оценке случая, в том числе в целях построения эффективной системы менеджмента качества медицинской помощи. В клинической практике невролога стационара, в том числе в рамках внутреннего контроля качества медицинской помощи, а также в клинической практике лечащих врачей первичного звена оценка вероятности формирования неблагоприятного исхода в периоде 91–150 дней после инсульта имеет прогностическое значение с точки зрения необходимости интенсификации лечения и выбора условий оказания плановой медицинской помощи. Выбор надлежащих методов лечения позволит сохранить большее количество жизней пациентам с ишемическим инсультом, а также предотвратить случаи тяжелой инвалидизации после заболевания, что напрямую связано с достижением целей национальных проектов Российской Федерации в сфере здравоохранения.
Conclusion.
- Разработана научно-обоснованная методика (алгоритм) определения взаимосвязи нарушений при оказании специализированной медицинской помощи с исходом ишемического инсульта (в рамках экспертной оценки качества медицинской помощи).
- Выявлены наиболее значимые нарушения в формировании неблагоприятного исхода после ишемического инсульта:
1) среди инструментальных методов диагностики заболевания – несвоевременное выполнение КТ / МРТ головного мозга (J = 0,10) и дуплексного сканирования транскраниальных и экстракраниальных отделов брахиоцефальных артерий (J = 0,08);
2) среди лечебных мероприятий – необоснованное непроведение внутривенной тромболитической терапии в первые 4 часа с момента появления симптомов инсульта (J = 0,025) и необоснованный отказ от проведения внутрисосудистых вмешательств (J = 0,24).
- Установлено, что применение ненадлежащего тромболитического препарата (J = 0,12) снижает шанс на формирование благоприятного исхода на 23% по сравнению с тромболитическими препаратами, предусмотренными клиническими рекомендациями Минздрава России.
- Использование разработанной методики (алгоритма) экспертной оценки взаимосвязи нарушений при оказании специализированной медицинской помощи с исходом ишемического инсульта позволит прогнозировать различные виды неблагоприятных исходов с точностью до 98,3%.
______________________________________________________________________
1 Приказ Минздрава России от 19.03.2021 № 231н (ред. от 21.02.2022) «Об утверждении Порядка проведения контроля объемов, сроков, качества и условий предоставления медицинской помощи по обязательному медицинскому страхованию застрахованным лицам, а также ее финансового обеспечения».
2 Федеральный закон от 29.11.2010 № 326-ФЗ (ред. от 25.12.2023) «Об обязательном медицинском страховании в Российской Федерации» (ч.7 ст.40).
3 Клинические рекомендации «Ишемический инсульт и транзиторная ишемическая атака у взрослых» (одобрены Минздравом России), приказ Минздрава России от 15.11.2012 № 928н (ред. от 21.02.2020) «Об утверждении Порядка оказания медицинской помощи больным с острыми нарушениями мозгового кровообращения», приказ Минздрава России от 10.05.2017 № 203н «Об утверждении критериев оценки качества медицинской помощи».
- Healthcare in Russia. 2023: Statistical collection/Rosstat. – Moscow, 2023. – 179 p. (In Russian).
- Akhmatkhanova L.Kh-B., Ramazanov G.R., Muslimov R.Sh., Parkhomenko M.V., Klychnikova E.V. Systemic thrombolytic therapy for ischemic stroke against the background of coagulants. Zhurnal im. N.V. Sklifosovskogo «Neotlozhnaya medicinskaya pomoshch'» [Journal named after N.V. Sklifosovsky Emergency medical care]. 2021; 10(3): 598–603. (In Russian).
- Tissue plasminogen activator for acute ischemic stroke. N Engl J Med. 1995; 333(24): 1581–1587. PMID: 7477192.
- Hacke W., Kaste M., Bluhmki E., Brozman M., Da’valos A., Guidetti D., et al. Thrombolysis with Alteplase 3 to 4.5 Hours after Acute Ischemic Stroke. N Engl J Med. 2008; 359(13): 1317–1329. PMID: 18815396.
- Laypanova L.R. Reperfusion therapy for ischemic stroke. Farmateka [Pharmateka]. 2020; 3: 50–54. (In Russian).
- Amiri H., Bluhmki E., Bendszus M., et al. European Cooperative Acute Stroke Study-4: Extending the time for thrombolysis in emergency neurological deficits ECASS-4: ExTEND. Int J Stroke. 2016; 11(2): 260–267. DOI: https://doi.org/10.1177/1747493015620805.
- Alper B.S., Foster G., Thabane L., et al. Thrombolysis with alteplase 3-4.5 hours after acute ischaemic stroke: trial reanalysis adjusted for baseline imbalances. BMJ Evid Based Med. 2020; 25(5): 168–171.
- Assessment of the risks of a medical organization associated with the provision of medical care to patients in therapeutic departments / A.M. Kharisov, E.A. Berseneva, A.V. Bereznikov, S.O. Shkitin, Ya.B. Skiba, Yu.A. Klimov // Vestnik sovremennoj klinicheskoj mediciny [Bulletin of modern clinical medicine]. 2019; 12(3): 61–66. (In Russian).
- Expert assessment of cases of medical care with acute coronary syndrome without ST segment elevation of the electrocardiogram / S.O. Shkitin, A.V. Bereznikov, V.A. Shkitin [et al.] // Vestnik Smolenskoj gosudarstvennoj medicinskoj akademii [Bulletin of the Smolensk State Medical Academy]. 2016; 3: 17–23. (In Russian).
- Clinical recommendations “Ischemic stroke and transient ischemic attack in adults”. (In Russian).
