МЕДИЦИНСКИЕ ТЕХНОЛОГИИ: КЛИНИЧЕСКАЯ И ЭКОНОМИЧЕСКАЯ ЭФФЕКТИВНОСТЬ
Comparative clinical and cost-effectiveness of left atrial appendage occluder implantation and anticoagulant therapy in nonvalvular atrial fibrillation
1 — Russian Presidential Academy of National Economy and Public Administration (RANEPA), 82, Vernadsky Avenue, Moscow, 119571, Russian Federation.
dr.ognerubov@gmail.com
ORCID: https://orcid.org/0000-0002-4781-2773
2 — Russian Presidential Academy of National Economy and Public Administration (RANEPA), 82, Vernadsky Avenue, Moscow, 119571, Russian Federation.; Russian Medical Academy of Continuing Professional Education (RMANPO), 2/1, Barrikadnaya st., Moscow, 125993, Russian Federation.; Federal State Budgetary Institution “All-Russian Research and Testing Institute of Medical technics” of Roszdravnadzor, 24 bld 16, Kashirskoe highway, Moscow, 115478, Russian Federation.
eaberseneva@gmail.com
ORCID: https://orcid.org/0000-0003-3481-6190
3 — Federal State Autonomous Educational Institution of Higher Education «ITMO National Research University», 49, lit. A, Kronverksky Prospekt, St. Petersburg, 197101, Russian Federation.
gbeh@list.ru
ORCID: https://orcid.org/0009-0006-1995-3890
4 — FSBI “National Medical Research Center of Cardiology named after Academician E.I. Chazov” of the Ministry of Health of the Russian Federation, 15a, Akademika Chazova str., Moscow, 121552, Russian Federation.
vrv280699@gmail.com
ORCID: https://orcid.org/0009-0006-4453-8621
5 — FSBI “National Medical Research Center of Cardiology named after Academician E.I. Chazov” of the Ministry of Health of the Russian Federation, 15a Akademika Chazova str., Moscow, 121552, Russian Federation.
merkulova.irina579@list.ru
6 — FSBI “National Medical Research Center of Cardiology named after Academician E.I. Chazov” of the Ministry of Health of the Russian Federation, 15a Akademika Chazova str., Moscow, 121552, Russian Federation.
pevsner@mail.ru
7 — FSBI “National Medical Research Center of Cardiology named after Academician E.I. Chazov” of the Ministry of Health of the Russian Federation, 15a, Akademika Chazova str., Moscow, 121552, Russian Federation.; Federal State Budgetary Educational Institution of Higher Education “Tambov State University named after G.R. Derzhavin”, 33, Internatsionalnaya str., Tambov, 392036, Russian Federation.
ognerubov_n.a@mail.ru
ORCID: https://orcid.org/0000-0003-4045-1247
8 — FSBI “National Medical Research Center of Cardiology named after Academician E.I. Chazov” of the Ministry of Health of the Russian Federation, 15a Akademika Chazova str., Moscow, 121552, Russian Federation.
ev.merkulov@list.ru
ORCID: https://orcid.org/0000-0001-8193-8575
In recent decades, the problem of nonvalvular atrial fibrillation (NVAF) has become particularly relevant in the context of the growing prevalence of cardiovascular diseases. NVAF is characterized by a high frequency of thromboembolic complications, which significantly increases the risk of stroke and other systemic thromboembolism, which, in turn, leads to an increase in the economic costs of the healthcare system associated with the provision of medical care to this category of patients. Therefore, strategies for preventing thromboembolism in NVAF are the subject of active scientific research and clinical development.
One of the innovative approaches to managing the risks associated with NVAF is the implantation of occluders to close the left atrial appendage (LAA). The LAA is the main source of embologenic thrombi in NVAF, and its occlusion significantly reduces the risk of thromboembolic complications. The aim of the study presented in the article is to evaluate the economic and clinical efficiency of implantation of an occluder for closure of the LAA in comparison with anticoagulant therapy.
Keywords: left atrial appendage occluder, economic efficiency, occluder implantation, closure of the left atrial appendage, left atrial appendage occlusion, oral anticoagulants, new oral anticoagulants, warfarin, stroke prevention, nonvalvular atrial fibrillation, economic analysis, clinical and economic analysis
Background.
Фибрилляция предсердий (ФП) является одним из наиболее распространенных социально значимых заболеваний, существенно снижающих качество жизни пациентов и оказывающих значительное экономическое влияние на систему здравоохранения.
По данным Американской ассоциации сердца (AHA), расходы на лечение пациентов с ФП в США достигают 26 млрд долларов ежегодно, что обусловлено, в первую очередь, повышенными рисками развития инсультов, ассоциированных с данной аритмией [1].
В Российской Федерации, согласно результатам исследования, проведенного Мареевым Ю.В. и его коллегами, распространенность ФП составляет 2,04%. Данный показатель свидетельствует о высокой социальной значимости проблемы и необходимости разработки эффективных стратегий профилактики и лечения данного заболевания. [2].
Необходимо отметить, что в возрастных группах 80–89 лет показатель распространенности ФП достигает 9,6%.
В современной медицинской практике разработаны и активно применяются различные стратегии профилактики ишемического инсульта у пациентов с неклапанной фибрилляцией предсердий. Эти стратегии включают фармакотерапевтические подходы, такие как использование варфарина и пероральных антикоагулянтов, не являющихся производными кумарина (НОАК), а также интервенционные методы, в частности, чрескожное закрытие ушка левого предсердия (УЛП).
Варфарин, широко применяемый в клинической практике на протяжении более 50 лет, зарекомендовал себя как высокоэффективное средство для профилактики ишемического инсульта у пациентов с ФП. Однако его использование сопряжено с рядом сложностей, обусловленных узким терапевтическим окном, в пределах которого достигается оптимальный баланс между эффективностью и безопасностью.
Фармакокинетика варфарина характеризуется высокой степенью взаимодействия с другими лекарственными средствами и пищевыми продуктами, что требует тщательного контроля и корректировки дозировки. Кроме того, соблюдение режима приема препарата часто представляет собой проблему для пациентов, что может приводить к непредсказуемым колебаниям уровня антикоагуляции и, как следствие, к повышению риска тромбоэмболических осложнений [3].
НОАК продемонстрировали сходную с варфарином эффективность в профилактике инсульта без необходимости рутинного мониторинга. Однако, несмотря на эти преимущества, применение НОАК сопряжено с повышенным риском кровотечений из желудочно-кишечного тракта, что особенно актуально для определенных субпопуляций пациентов [4]. И, что наиболее важно, любая медикаментозная терапия зависит от приверженности пациента лечению. По данным Мареева Ю.В. и соавт., 22,6 % пациентов принимали антикоагулянты при наличии сердечно-сосудистых заболеваний и ФП. Среди пациентов с абсолютными показаниями к приему антикоагулянтов только 23,9% респондентов получали терапию антикоагулянтами [2].
Помимо фармакотерапевтических подходов, при лечении ФП применяются интервенционные методы, в частности, чрескожное закрытие УЛП. Это минимально инвазивная процедура в интервенционной кардиологии для профилактики инсульта у пациентов с неклапанной фибрилляцией предсердий. Чрескожная окклюзия УЛП осуществляется с использованием различных устройств, которые обеспечивают механическую обтурацию устья ушка нитиноловым окклюдером. Этот процесс сопровождается последующей эпителизацией окклюдера, что обеспечивает долгосрочную эффективность процедуры. На территории Российской Федерации одобрены к применению три типа нитиноловых окклюдеров1, что позволяет клиницистам выбирать наиболее подходящее устройство в зависимости от индивидуальных особенностей пациента и клинической ситуации.
Данная методика применяется у пациентов с противопоказаниями к длительной антикоагулянтной терапии, у которых при высоком риске ишемических осложнений также высок риск фатальных кровотечений. В качестве альтернативы рассматривается эндоскопическое хирургическое закрытие УЛП, которое, согласно рекомендациям Европейского общества кардиологов, относится к уровню доказательности IIb [5]. Несмотря на то, что в клинических руководствах по лечению фибрилляции предсердий (ФП) данная процедура классифицируется как имеющая класс IIb (полезность и эффективность менее доказаны), в последние годы наблюдается значительный рост ее применения [6].
Увеличение востребованности методики чрескожной окклюзии УЛП обусловило рост числа экономических исследований, направленных на оценку ее экономической целесообразности. Целью данных исследований является получение объективных данных, необходимых для принятия обоснованных экономических решений. В контексте экономической оценки технологий, методологическое качество исследования приобретает первостепенное значение, поскольку оно непосредственно влияет на их способность формировать доказательную базу для государственной поддержки и последующего масштабирования на национальном уровне.
В статье приводится анализ клинико-экономической целесообразности применения устройств для окклюзии УЛП2 и пероральных антикоагулянтов для предотвращения ишемического инсульта у пациентов с ФП. Исследование направлено на оценку экономической эффективности инновационных методов по сравнению с традиционными стратегиями антикоагулянтной терапии, включая варфарин.
Материалы и методы
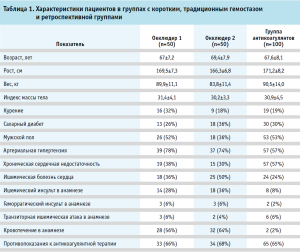
Для проведения анализа клинико-экономической эффективности были использованы данные, полученные от пациентов в возрасте старше 40 лет, страдающих ФП и имеющих высокий риск тромбоэмболических осложнений. Все пациенты были госпитализированы или находились на амбулаторном наблюдении на базе ФГБУ «НМИЦК им. ак. Е.И. Чазова» Минздрава России с 2011 по 2018 годы.
Пациентам была выполнена имплантация окклюдера УЛП в связи с наличием противопоказаний к приему антикоагулянтов (n = 50) или при их отказе от приема (n = 50). Параллельно была сформирована контрольная группа пациентов, продолжавших терапию пероральными антикоагулянтами, преимущественно варфарином (n = 100). В ходе исследования оценивались непосредственные результаты вмешательства, частота и характер осложнений, а также внутригоспитальные исходы. Особое внимание уделялось динамике клинических показателей, изменениям в системе гемостаза и показателям эхокардиографии до и после процедуры. Всем пациентам предлагались контрольные визиты через 45 дней, шесть месяцев, один год, два года, три года и телефонный звонок через пять лет от начала наблюдения. В рамках исследования были собраны и проанализированы клинико-анамнестические данные пациентов. В качестве первичной конечной точки исследования была выбрана частота смерти от всех причин, а также частота возникновения ишемических осложнений (ишемический инсульт, транзиторная ишемическая атака, системная тромбоэмболия). Кроме того, оценивалась частота геморрагических осложнений, определяемых в соответствии с критериями BARC [7], которые включают фатальные кровотечения в жизненно важные органы, снижение уровня гемоглобина на 2 г/дл и более, необходимость переливания двух и более единиц цельной крови, а также кровотечения, требующие медицинского вмешательства, вызывающие дискомфорт у пациента, нарушающие его повседневную активность или приводящие к незапланированному обращению за медицинской помощью.
Статистический анализ
Для статистической обработки результатов был использован статистический пакет R 3.4.4 software (R Core Team, Vienna, Austria).
Непрерывные переменные выражались как среднее значение (стандартное отклонение [SD]) или медиана (интерквартильный размах [IQR]), где это уместно, а категориальные переменные – как частоты (проценты). Для изучения различий в характеристиках пациентов и вмешательств использовались χ2-критерий Пирсона для категориальных переменных и одномерное линейное регрессионное моделирование для непрерывных переменных.
Results.
В группе I (окклюдер 1) была зафиксирована смерть одного пациента (2%); в группе II (окклюдер 2) – трех пациентов (6%); в группе III (наблюдаемые, принимавшие антикоагулянты), скончалось 10 (10%) пациентов. Повторная госпитализация была выявлена у трех (6%), шести (12%) и 17 пациентов (17%) трех групп соответственно.
Кровотечение по BARC 1 в группе I наблюдалось у трех пациентов (6%); в группе II было выявлено одно кровотечение (2%) по BARC 3; в группе III было два случая (2%) кровотечения BARC 2, четыре случая по BARC 3 и три случая по BARC 5 (3%).
В группе II был выявлен один тромбоз (2%) поверхности окклюдера, в остальных группах такого осложнения зафиксировано не было. В группе I случаев инсульта зафиксировано не было, в группе II был зафиксирован один ишемический инсульт (2%), в группе III – три случая геморрагического инсульта и один случай ишемического инсульта (4%).
Частота любого осложнения в трех группах составила 5,88%, 5,88%, 9,64% соответственно. За 10 лет моделирования выживаемость в трех группах составила 98,04%, 94,12%, 91,23% соответственно. Выживаемость без осложнений: 92,16%, 92,16%, 85,96%. Выживаемость без повторной госпитализации в трех группах составила 68,63%, 37,25%, 62,28% соответственно. Выживаемость без повторной госпитализации и осложнений составила 66,67%, 37,25%, 57,89% соответственно. У пациентов в трех группах средний показатель по шкале CHA2DS2-VASc составил 4, средний балл по шкале HAS-BLED составил 2. Результаты представлены в таблице 2.
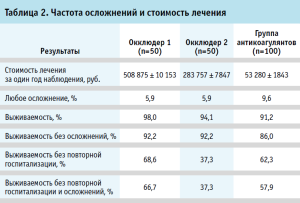
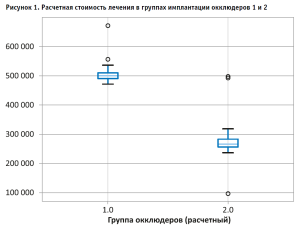
В экономическом анализе учитывались все прямые медицинские расходы на лечение и терапию сопутствующих острых состояний. Стоимость процедуры была рассчитана как средневзвешенное значение для двух групп, плюс стоимость двух последующих чреспищеводных эхокардиограмм. Стоимость лечения в группе антикоагулянтов была рассчитана как средневзвешенное значение стоимости антикоагулянтов в течение первого года наблюдения. Пациенты, прошедшие процедуру закрытия УЛП, также несли расходы в течение шести месяцев медикаментозной терапии после процедуры. Средняя стоимость лечения пациентов в группе I (окклюдер 1) составила 508 875 руб., в группе II (окклюдер 2) – 283 757,9 руб., в группе III (антикоагулянты) – 53 280 руб. за один год наблюдения. Разница в стоимости лечения разных групп представлена на рисунке 1.
Discussion.
Доказательства эффективности закрытия УЛП впервые были получены в ходе двух исследований: PROTECT-AF и PREVAIL, в которых пациенты, которым можно было назначить варфарин, были случайным образом распределены либо в группу имплантации окклюдера I, либо в группу антикоагулянтов (варфарин) [8, 9]. Закрытие УЛП показало себя не хуже варфарина в отношении комбинированной первичной конечной точки, включающей инсульт, системную эмболию или смерть от сердечно-сосудистых заболеваний. В представленном исследовании частота смерти от всех причин была наибольшей (10%) у группы пациентов, принимавших антикоагулянты, что выше, чем в группе I (2%) и II (6%). Однако, как и все процедуры, закрытие УЛП может вызывать осложнения. В группе II был выявлен случай тромбоза окклюдера через год после наблюдения, что потребовало назначение варфарина до разрешения случая тромбоза. Менее агрессивная антикоагулянтная терапия после установки обоих типов окклюдеров привела к тому, что частота кровотечений по BARC была значительно ниже в группе окклюдера 1 (три случая кровотечения BARC 1) и 2 (один случай кровотечения BARC 1), по сравнению с группой антикоагулянтов (10%), что соотносится с существующими данными [10].
Антикоагулянтная терапия показана пациентам с ФП и показателем CHAD2VASC > 1 независимо от симптомов для снижения риска инсульта. Несмотря на применение ОАК, инсульт возникает у 5% пациентов с ФП [11]. В нашем исследовании геморрагический инсульт был у 3% пациентов группы антикоагулянтов, а ишемический – у 1% пациентов, при этом в группе окклюдера 1 не было зафиксировано ни одного инсульта, а в группе окклюдера 2 – один случай. Наши данные показали, что в группах закрытия УЛП (1 и 2) частота геморрагического инсульта, а также всех инсультов были значительно ниже. Метаанализ, проведенный Al-Abcha A. и соавт., показал, что в группах закрытия УЛП частота геморрагического инсульта и всех инсультов была ниже [12], что соответствует нашему исследованию. Риск инсульта может снижаться под воздействием различных факторов, а с возрастом риск увеличивается из-за сопутствующих заболеваний. Антикоагулянтная терапия обычно связана с высокой частотой геморрагического инсульта, который в основном возникает из-за постоянного риска кровотечения [13]. В группах антикоагулянтной терапии и закрытия УЛП наблюдались схожие показатели ишемического инсульта (2% и 1% соответственно). Это согласуется с результатами рандомизированного исследования PRAGUE-17, в котором сравнивалась эффективность и безопасность закрытия УЛП по сравнению с пероральными антикоагулянтами у 402 пациентов с ФП высокого риска [14]. Через 19,9 месяцев наблюдения частота инсультов, системных эмболий, серьезных кровотечений, сердечно-сосудистых смертей или процедурных осложнений была схожей в обеих группах лечения.
В представленном в статье исследовании показано, что стоимость лечения в группах 1–3 различалась, и закономерным оказалось то, что в группе антикоагулянтов первый год лечения стоил значительно ниже.
В качестве иллюстрации можно привести экономический анализ, проведенный в Канаде, который продемонстрировал, что совокупные затраты на медицинскую помощь в течение всей жизни при закрытии УЛП выше, чем при использовании варфарина. Согласно данным исследования, стоимость медицинской помощи при УЛП составляет 27 003 канадских долларов, тогда как при использовании варфарина она составляет 21 429 канадских долларов. Тем не менее, ожидаемые положительные эффекты для здоровья оправдывают эти дополнительные расходы. Инкрементный показатель «затраты-эффективность» (ICER), который отражает соотношение дополнительных затрат и дополнительного эффекта, составил 41 565 канадских долларов на один год жизни с поправкой на качество.
Этот показатель находится в пределах диапазона, который традиционно считается экономически эффективным в контексте канадской системы здравоохранения [15].
В рамках данного исследования планируется проведение комплексного экономического моделирования, учитывающего все зафиксированные исходы за десятилетний период наблюдений. Экономическая эффективность вмешательства, направленного на закрытие УЛП, в значительной степени определяется стоимостью самого вмешательства. Напротив, затраты, связанные с лечением осложнений, возникающих в результате применения антикоагулянтов, имеют кумулятивный характер и накапливаются ежегодно. Этот феномен обусловлен значительным снижением частоты основных неблагоприятных событий и существенной экономией, достигаемой за счет уменьшения продолжительности временной нетрудоспособности.
Ограничения
Несмотря на проспективный сбор всех клинических данных, данное исследование не обладало рандомизированным дизайном, что предопределило его подверженность характерным ограничениям нерандомизированных регистрационных исследований. В рамках данного анализа не учитывалось качество жизни пациентов, поскольку основной фокус был сосредоточен на оценке затрат на здравоохранение в контексте закрытия устройства левого предсердия.
Одним из значительных методологических недостатков исследования стало использование различных антикоагулянтов, которые впоследствии были объединены в одну группу. Однако следует отметить, что прогнозируемая частота осложнений при применении варфарина значительно выше по сравнению с пероральными антикоагулянтами, не являющимися антагонистами витамина К.
Выводы
Применение метода закрытия УЛП в клинической практике демонстрирует значительное снижение риска инсульта, массивных кровотечений и летальности по сравнению с альтернативными терапевтическими подходами. Эти клинические преимущества, подкрепленные комплексным анализом, позволяют нивелировать дополнительные первоначальные затраты на имплантацию устройства и потенциальные осложнения, связанные с интервенционным вмешательством. Экономическая и клиническая целесообразность закрытия УЛП особенно очевидна при лечении пациентов с высокими рисками тромбоэмболии, а также в случаях, когда антикоагулянтная терапия противопоказана или неэффективна.
В рамках данного исследования экономическая эффективность закрытия УЛП превосходит все доступные аналоги в течение 13-летнего периода наблюдения. Более того, метод остается экономически оправданным вариантом лечения для пациентов с прогнозируемой продолжительностью жизни меньшей, чем временной горизонт паритета затрат, при условии улучшения показателей выживаемости и/или качества жизни.
Результаты проведенного исследования подчеркивают необходимость проведения долгосрочного экономического моделирования с прогнозом до 10 лет и учетом влияния технологических инноваций на бюджет здравоохранения.
________________________________________________________________
1 Тип 1 – окклюдер ушка левого предсердия (Angioline, Россия); тип 2 – Watchman (Boston Scientific, США); тип 3 – Amplatzer Cardiac Plug, Amulet (Abbott Vascular, США).
2 Далее по тексту: Watchman FLX (Boston Scientific, США) – окклюдер 1; Amplatzer Cardiac Plug, Amulet (Abbott Vascular, США) – окклюдер 2.
- Go A.S., Mozaffarian D., Roger V.L.; on behalf of the American Heart Association Statistics Committee and Stroke Statistics Subcommittee. Heart disease and stroke statistics–2014 update: a report from the American Heart Association. Circulation. 2014; 129: e28–e292.
- Mareev Yu.V., Polyakov D.S., Vinogradova N.G., Fomin I.V., Mareev V.Yu., Belenkov Yu.N. et al. Epidemiology of atrial fibrillation in a representative sample of the European part of the Russian Federation. Analysis of EPOCH-CHF study. Kardiologiia. 2022; 62(4): 12–19. (In Russian).
- Kimmel S.E., Chen Z., Price M., Parker C.S., Metlay J.P., Christie J.D, Brensinger C.M., Newcomb C.W., Samaha F.F., Gross R. The influence of patient adherence on anticoagulation control with warfarin results from the International Normalized Ratio adherence and genetics (IN-RANGE) study. Arch Intern Med. 2007; 167: 229–235.
- Giugliano R.P., Ruff C.T., Braunwald E., Murphy S.A., Wiviott S.D., Halperin J.L., Waldo A.L., Ezekowitz M.D., Weitz J.I., Spinar J., Ruzyllo W., Ruda M., Koretsune Y., Betcher J., Shi M., Grip L.T., Patel S.P., Patel I., Hanyok J.J., Mercuri M., Antman E.M.; on behalf of ENGAGE AF-TIMI 48 Investigators. Once-daily edoxaban versus warfarin in patients with atrial fibrillation. N Engl J Med. 2013; 369: 2093–2104.
- Van Gelder I.C., Rienstra M., Bunting K.V., Casado-Arroyo R., Caso V., Crijns H.J.G.M., De Potter T.J.R., Dwight J., Guasti L., Hanke T., Jaarsma T., Lettino M., Lo/chen M.L., Lumbers R.T., Maesen B., Mo/lgaard I., Rosano G.M.C., Sanders P., Schnabel R.B., Suwalski P., Svennberg E., Tamargo J., Tica O., Traykov V., Tzeis S., Kotecha D.; ESC Scientific Document Group. 2024 ESC Guidelines for the management of atrial fibrillation developed in collaboration with the European Association for Cardio-Thoracic Surgery (EACTS). Eur Heart J. 2024 Sep 29; 45(36): 3314–3414. doi: 10.1093/eurheartj/ehae176. PMID: 39210723.
- Alfadhel M., Nestelberger T., Samuel R., McAlister C., Saw J. Left atrial appendage closure-current status and future directions. Prog Cardiovasc Dis. 2021; 69: 101–109. doi: 10.1016/j.pcad.2021.11.013.
- Bassand J.P. Bleeding and related mortality with NOACs and VKAs in newly diagnosed atrial fibrillation: results from the GARFIELD-AF registry / J.P. Bassand, S. Virdone, M. Badoz и др. // Blood Advances. – 2021. – № 4 (5). – С. 1081–1091.
- Holmes D.R., Reddy V.Y., Turi Z.G. et al. Percutaneous closure of the left atrial appendage versus warfarin therapy for prevention of stroke in patients with atrial fibrillation: a randomised noninferiority trial Lancet, 374 (2009), pp. 534–542.
- Holmes D.R. Jr., Kar S., Price M.J. et al. Prospective randomized evaluation of the Watchman Left Atrial Appendage Closure device\ in patients with atrial fibrillation versus long-term warfarin therapy: the PREVAIL trial J Am Coll Cardiol, 64 (2014), pp. 1–12.
- Ruff C.T., Giugliano R.P., Braunwald E. et al. Comparison of the efficacy and safety of new oral anticoagulants with warfarin in patients with atrial fibrillation: a meta-analysis of randomized trials Lancet, 383 (2014), pp. 955–962.
- Alsagheir A., Koziarz A., Belley-Coˆte’ EP, Whitlock R.P. Left Atrial Appendage Occlusion: A Narrative Review. J Cardiothorac Vasc Anesth. 2019 Jun; 33(6): 1753–1765. doi: 10.1053/j.jvca.2019.01.054.
- Al-Abcha A., Saleh Y., Elsayed M., Elshafie A., Herzallah K., Baloch Z.Q., Banga S., Rayamajhi S., Abela G.S. Left Atrial Appendage Closure Versus Oral Anticoagulation in Non-Valvular Atrial Fibrillation: A Systematic Review and Meta-Analysis. Cardiovasc Revasc Med. 2022 Mar; 36: 18–24.
- Silverio A., Di Maio M., Prota C., De Angelis E., Radano I., Citro R., Carrizzo A., Ciccarelli M., Vecchione C., Capodanno D., Galasso G. Safety and efficacy of non-vitamin K antagonist oral anticoagulants in elderly patients with atrial fibrillation: systematic review and meta-analysis of 22 studies and 440 281 patients. Eur Heart J Cardiovasc Pharmacother. 2021 Apr 9; 7(FI1): f20-f29.
- Osmancik P., Herman D., Neuzil P., Hala P., Taborsky M., Kala P., Poloczek M., Stasek J., Haman L., Branny M., Chovancik J., Cervinka P., Holy J., Kovarnik T., Zemanek D., Havranek S., Vancura V., Opatrny J., Peichl P., Tousek P., Lekesova V., Jarkovsky J., Novackova M., Benesova K., Widimsky P., Reddy V.Y.; PRAGUE-17 Trial Investigators. Left Atrial Appendage Closure Versus Direct Oral Anticoagulants in High-Risk Patients With Atrial Fibrillation. J Am Coll Cardiol. 2020 Jun 30; 75(25): 3122–3135.
- Singh S.M., Micieli A., Wijeysundera H.C. Economic evaluation of percutaneous left atrial appendage occlusion, dabigatran, and warfarin for stroke prevention in patients with nonvalvular atrial fibrillation. Circulation 2013; 127: 2414–2423.
