ЦИФРОВАЯ ТРАНСФОРМАЦИЯ ОТРАСЛИ ЗДРАВООХРАНЕНИЯ
Система поддержки принятия решений для управления расписанием и минимизации пропусков врачебных консультаций
1 — ФГБУ «НМИЦ им. В.А. Алмазова» Минздрава России, 197341, Российская Федерация, г. Санкт-Петербург, ул. Аккуратова, д. 2.
2 — ФГБУ «НМИЦ им. В.А. Алмазова» Минздрава России, 197341, Российская Федерация, г. Санкт-Петербург, ул. Аккуратова, д. 2.
3 — ФГБУ «НМИЦ им. В.А. Алмазова» Минздрава России, 197341, Российская Федерация, г. Санкт-Петербург, ул. Аккуратова, д. 2.
4 — ФГБУ «НМИЦ им. В.А. Алмазова» Минздрава России, 197341, Российская Федерация, г. Санкт-Петербург, ул. Аккуратова, д. 2.
Неявка пациента на амбулаторный прием – достаточно распространенная ситуация, которая наносит значимый ущерб ресурсам клиники, поскольку время врача расходуется неэффективно. В настоящей статье изложены принципы автоматизированного цифрового мониторинга рисков неявки, а также описана система поддержки принятия решений, внедрение которой позволяет сократить потери времени и средств, связанные с неявкой пациентов.
Ключевые слова: неявка пациента, амбулаторный прием, пропуск врачебной консультации, мониторинг рисков неявки пациента
Введение
Управление расписанием и визитами пациентов является важнейшей задачей повышения эффективности любого амбулаторного медицинского учреждения. На сегодняшний день практически во всех учреждениях реализована функция электронной записи на прием, что позволяет достаточно четко планировать нагрузку на врача и отдельные кабинеты. При этом в реальной практике эффективность работы существенно снижается вследствие неявки пациента и возникновения «простоя» медицинского персонала, что, несмотря на все предпринимаемые усилия, достаточно сложно прогнозировать, особенно на отдаленную перспективу. Неявка на амбулаторный прием фиксируется, когда пациент пропускает заранее запланированную медицинскую консультацию без предварительного уведомления об отмене своего визита [1].
Неявка пациента на медицинские консультации приводит к ряду негативных последствий. Наиболее очевидным последствием является неэффективное использование ресурсов, которое влечет за собой финансовые потери для медицинской организации. Однако не менее важно негативное влияние неявки на доступность медицинской помощи – аннулирование «окна» приема в результате неявки записавшегося пациента происходит постфактум, и данное «окно» не может быть вовремя предоставлено для записи других пациентов [2–4].
Причины неявки пациента на прием могут быть любыми, однако к наиболее частым относятся следующие [5,6]:
- пациент забыл о назначенной консультации;
- пациент перепутал время или место назначенного приема;
- у пациента появились внезапные обстоятельства, которые препятствуют посещению врача;
- пациент планирует воспользоваться другой записью к врачу (запись была осуществлена без достаточной мотивации и намерения осуществить визит).
Недавние исследования показали, что уровень неявки по всему миру варьируется от 13,2% (в странах Океании) до 43% (в странах Африканского континента), а в Европе и Азии этот показатель составляет 19,3% и 25,1% соответственно [4]. Таким образом, значительная доля рабочего времени врачей-специалистов расходуется неэффективно. Безусловно, во многих учреждениях подобные неявки компенсируются внеплановыми пациентами, что позволяет в итоге выполнить и план по приему и функцию врачебной должности, но, по сути, превращает процесс оказания плановой медицинской помощи в стихийный. Потери, которые несет медицинская организация в связи с высокими показателями неявок, достаточно существенны и одним из актуальных направлений управленческих исследований в области здравоохранения является поиск способов снижения частоты неявок пациентов.
Одним из наиболее эффективных способов снижения количества неявок пациентов являются телефонные звонки пациентам с целью напоминания о предстоящем посещении врача [7]. Так, при использовании этого подхода Массачусетский госпиталь общего профиля успешно снизил число неявок на 22% [8].
Предварительное напоминание пациенту о предстоящей консультации позволяет уточнить, сможет ли пациент прийти к врачу в назначенное время – потенциально это может помочь как снизить неявки по причине невнимательности пациента, так и заблаговременно отменить прием в случае отказа пациента, сделав это время доступным для записи другим пациентам. Основным недостатком такого метода является его трудозатратность и отсутствие в учреждениях государственной системы здравоохранения персонала, имеющего время и возможность осуществлять ежедневые телефонные контакты. Так, на примере крупного КДЦ НМИЦ им. В.А. Алмазова, где каждый день на различные консультативные услуги записывается около 500 пациентов, совершение телефонного звонка каждому из них заняло бы 25 человеко-часов ежедневно, таким образом занимая более 60% рабочего времени персонала регистратуры (пять штатных единиц).
Помимо телефонных звонков существуют и другие методы компенсации большой доли неявок, например, уведомления по электронной рассылке, овербукинг и другие [6,7,8].
Таким образом, необходимо принимать оптимальное решение о заблаговременных уведомлениях с учетом рисков в каждой конкретной ситуации. Разработка системы, которая позволила бы автоматизировать процесс оценки риска пропуска визита, является актуальным решением для медицинского учреждения с амбулаторным приемом.
В настоящее время в управлении широко распространено [9] использование Business Intelligence (BI) – технологий, позволяющих менеджеру с любым уровнем владения продвинутыми инструментами аналитики осуществлять анализ ключевых показателей эффективности и различных параметров работы организации. В том числе BI уже долгое время используется в медицине [10–13] как для анализа клинических аспектов, так и для управления медицинским учреждением.
В данной работе изложены результаты внедрения автоматизированной системы оценки и контроля рисков, связанных с неявкой пациентов, на основе BI-технологий.
Материалы и методы
Систематический сбор данных о расписании и оказанных услугах осуществлялся с использованием МИС «qMS» (СПАРМ, СПБ). Из расписания в МИС в автоматическом режиме выгружались данные, необходимые для проведения аналитики. Механизм извлечения данных из МИС состоял из следующих этапов:
- В МИС «qMS» данные при помощи запросов в соответствии с расписанием выгружались в текстовые файлы (формата .csv).
- Скриптами, написанными на Python, данные при необходимости подвергались трансформации.
- После этого данные загружались в хранилище системы управления базами данных «Microsoft SQL».
В качестве инструментов создания автоматизированной системы оценки риска было выбрано программное обеспечение (ПО) Microsoft Power BI. При помощи этого ПО были созданы метрики и вычисления, приведенные ниже. Данный инструмент был внедрен в работу главного врача консультативно-диагностического центра, заведующих отделениями и операторов колл-центра, осуществляющих телефонные уведомления.
Автоматизированная система управления рисками включала два основных инструмента – рабочих экрана («дашборда»), на одном из которых отображались ключевые показатели, такие как динамика доли неявок в структуре записи, количество пациентов, не пришедших на прием без уведомления, финансовые потери и другие; другой был посвящен усиленному контролю явки пациентов, записанных на прием на ближайшие 14 дней (рис. 1).
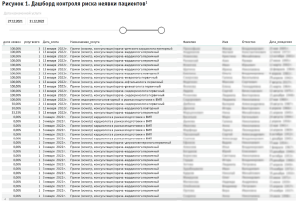
Данный дашборд представляет собой автоматически обновляемую таблицу, содержащую данные об истории посещений клиники каждого из записанных пациентов (общее количество оказанных услуг, доля неявок в структуре всех назначенных пациенту консультаций), а также персональные данные, владея которыми, операторы колл-центра могли своевременно связаться с данным пациентом и уточнить его планы касательно запланированного посещения.
Поскольку крупные исследования свидетельствуют [4], что наибольший вклад в риск неявки вносит предшествующая история посещений (общее количество посещений клиники и доля неявок в предшествующий период), то данные параметры использовались как ключевые для выявления пациентов с высоким риском пропуска консультативного приема.
К группе высокого риска относились пациенты:
- с долей неявки более 0,2 при общем количестве выполненных услуг более 10;
- с долей неявки более 0,33% при общем количестве услуг более 3, но менее 10;
- а также все пациенты с общим количеством выполненных услуг менее 3.
Такая фокусная оценка рисков позволяет сократить затраты времени и финансовых ресурсов на мониторинг явки пациентов с малой долей неявок и сконцентрировать усилия по предотвращению неявки у тех пациентов, история посещения клиники которых предполагает наивысший риск неявки. Телефонный звонок осуществлялся только пациентам из группы высокого риска с помощью автоматизированной системы Asterisk за три дня до визита к врачу. В ходе звонка пациенту напоминали о времени и месте предстоящей медицинской консультации и предлагали подтвердить свою явку.
На сформированном дашборде «Несостоявшиеся консультации» (рис. 2) отображено количество консультаций, на которые записаны пациенты; количество консультаций, которые не состоялись по причине неявки пациента; соотношение этих показателей (доля неявки), а также упущенная финансовая прибыль, рассчитанная как произведение количества пропущенных услуг и стоимости каждой из услуг.
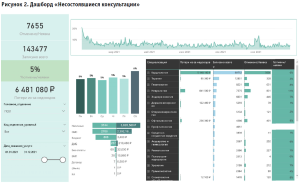
В левой части дашборда находятся обобщенные значения этих показателей для всего подразделения, а также фильтры, позволяющие динамически изменять анализируемый срез данных. В верхней части расположен график, который показывает динамику изменения доли неявки по дням за выбранный период. Под графиком расположена таблица, которая детализирует показатели данного дашборда по медицинским профилям, а также диаграмма, которая отображает средние значения доли неявки по дням недели, и диаграмма, дифференцирующая по источникам финансирования услуг количество отмененных консультаций и потери в прибыли.
Для оценки эффективности принятых управленческих решений проводился анализ доли неявок среди общего количества записанных пациентов, а также финансовых потерь, связанных с неявками.
Для сравнения мы использовали два периода времени: с января по декабрь 2019 года и аналогичный период в 2021 году – после внедрения в конце 2020 года системы автоматизированной оценки рисков, связанных с неявкой, и формирования регулярной практики предварительных телефонных уведомлений.
Фиксирование факта неявки на прием производилось автоматически в случае отсутствия врачебных записей в медицинской информационной системе qMS (МИС) (СПАРМ, СПБ).
Результаты
Благодаря координации работы регистратуры и операторов колл-центра при помощи автоматизированной системы оценки риска неявки пациента удалось достичь значимого снижения доли неявок в структуре записи пациентов на консультации врачей-специалистов.
Так, доля неявок была снижена с 11% в 2019 году до 5% в 2021 году ( 6%) (таблица), при росте общего объема оказываемой консультативной помощи на 10% (всего 183 980 консультаций в 2019 году против 200 840 консультаций в 2021 году) за счет расширения штата (с 101 штатной единицы до 124).

Обсуждение
Использование Business Intelligenceтехнологий прочно вошло в практику управления, в том числе и медицинским учреждением [9,11,13]. В настоящее время показана эффективность использования такого формата аналитики для большого количества различных аспектов – как клинических, так и организационных.
Вопрос о причинах и основных факторах риска пропуска пациентом консультации врача остается дискуссионным. Различные авторы, однако, сходятся во мнении касательно факторов, которые не оказывают никакого влияния на этот риск. К таким факторам относятся, например, пол и семейное положение пациента, его уровень образования, время года, погода в день посещения и другие [4]. Однако относительно многих факторов на данный момент так и не достигнут консенсус в отношении их влияния на риск неявки. Так, мнения разделились в пропорции 1:1 в отношении таких важных факторов, как день недели и время назначенной консультации, тип визита или процедуры, время, затрачиваемое на дорогу до клиники: примерно в половине исследований эти факторы были классифицированы как имеющие значение, а в другой половине – как не имеющие значение. Это свидетельствует о необходимости не только проведения дальнейших и более крупных исследований, но и стандартизации методологии оценки влияния различных параметров на риск пропуска консультации пациентом.
В настоящей работе, принимая во внимание наиболее достоверные факторы риска неявки, по поводу важности влияния которых большинство исследователей сходится во мнении, мы изложили результаты внедрения технологий Business Intelligence для управления рисками неявки пациента на амбулаторную консультацию. Было показано, что система управления рисками позволяет снизить негативные финансовые последствия для медицинского учреждения и повысить доступность медицинской помощи.
Стоит отметить, что разработанная система обеспечивает развернутый ретроспективный, но ограниченный проспективный анализ. Следующим важным этапом в совершенствовании управления рисками неявки может стать использование технологий искусственного интеллекта и машинного обучения, что в целом уже сегодня позволяет более таргетно прогнозировать неявку в различных группах пациентов [12].
Заключение
Телефонные оповещения пациентов за три дня до медицинской консультации позволяют уменьшить количество неявок, а использование автоматизированных аналитических визуальных отчетов обеспечивает рациональное распределение ресурсов клиники для работы с пациентами с риском неявки, выполняя таким образом роль системы поддержки решений, и помогает оперативно отслеживать эффективность принятых мер.
_______________________________________________________________________
1 Изображение отредактировано с целью деперсонализации личных данных пациентов.
- Marbouh D., Khaleel I., Shanqiti K. al, et al. Evaluating the Impact of Patient No-Shows on Service Quality. Risk Management and Healthcare Policy. 2020; 13: 509. doi: 10.2147/RMHP.S232114.
- Tsai W.C., Lee W.C., Chiang S.C., Chen Y.C., Chen T.J. Factors of missed appointments at an academic medical center in Taiwan. Journal of the Chinese Medical Association. 2019; 82(5): 436–442. doi: 10.1097/JCMA.0000000000000068.
- Understanding Why Patients No-Show: Observations of 2.9 Million Outpatient Imaging Visits Over 16 Years — ClinicalKey. Accessed September 16, 2021. https://www.clinicalkey.com/#!/content/playContent/1-s2.0-S1546144018303971?returnurl=https:%2F%2Flinkinghub.elsevier.com%2Fretrieve%2Fpii%2FS1546144018303971%3Fshowall%3Dtrue&referrer=https:%2F%2Fpubmed.ncbi.nlm.nih.gov%2F.
- Dantas L.F., Fleck J.L., Cyrino Oliveira F.L., Hamacher S. No-shows in appointment scheduling – a systematic literature review. Health Policy. 2018; 122(4): 412–421. doi: 10.1016/J.HEALTHPOL.2018.02.002.
- Fiorillo C.E., Hughes A.L., I-Chen C., et al. Factors associated with patient no-show rates in an academic otolaryngology practice. Laryngoscope. 2018; 128(3): 626–631. doi:10.1002/lary.26816.
- Panda A., Bhatia R., Vora E.C. Pediatric Dental Appointments No-show: Rates and Reasons. International Journal of Clinical Pediatric Dentistry. 2018; 11(3): 171–176. doi: 10.5005/jp-journals-10005-1506.
- Mehra A., Hoogendoorn C.J., Haggerty G., et al. Reducing Patient No-Shows: An Initiative at an Integrated Care Teaching Health Center. Journal of Osteopathic Medicine. 2018; 118(2): 77–84. doi: 10.7556/JAOA.2018.022.
- Shah S.J., Cronin P., Hong C.S., et al. Targeted Reminder Phone Calls to Patients at High Risk of No-Show for Primary Care Appointment: A Randomized Trial. Journal of General Internal Medicine. 2016; 31(12):1 460. doi: 10.1007/S11606-016-3813-0.
- Wexler S., Shaffer J., Cotgreave A. The Big Book of Dashboards: Visualizing Your Data Using Real-World Business Scenarios.; 2017.
- Mettler T., Vimarlund V. Understanding business intelligence in the context of healthcare. In: Health Informatics Journal. Vol 15. SAGE Publications Ltd; 2009: 254–264. doi: 10.1177/1460458209337446.
- Dowding D., Randell R., Gardner P., et al. Dashboards for improving patient care: Review of the literature. International Journal of Medical Informatics. 2015; 84(2): 87–100. doi: 10.1016/j.ijmedinf.2014.10.001.
- Pestana M., Pereira R., Moro S. Improving Health Care Management in Hospitals Through a Productivity Dashboard. Journal of Medical Systems. 2020; 44(4): 1–19. doi: 10.1007/s10916-020-01546-1.
- Khairat S.S., Dukkipati A., Lauria H.A., Bice T., Travers D., Carson S.S. The Impact of Visualization Dashboards on Quality of Care and Clinician Satisfaction: Integrative Literature Review. JMIR Human Factors. 2018; 5(2): e22. doi: 10.2196/humanfactors.9328.
- AlMuhaideb S., Alswailem O., Alsubaie N., Ferwana I., Alnajem A. Prediction of hospital no-show appointments through artificial intelligence algorithms. Annals of Saudi Medicine. 2019; 39(6): 373. doi: 10.5144/0256-4947.2019.373.
