ОРГАНИЗАЦИЯ СПЕЦИАЛИЗИРОВАННОЙ МЕДИЦИНСКОЙ ПОМОЩИ
Влияние возрастного фактора на госпитализацию пациентов с детским церебральным параличом: анализ клинических и социальных аспектов
1 — ФГБОУ ВО «Санкт-Петербургский государственный педиатрический медицинский университет» Минздрава России, 194100, Российская Федерация, г. Санкт-Петербург, ул. Литовская, д. 2.
klinika.spb@gmail.com
ORCID: http://orcid.org/0000-0001-2776-6239
2 — ФГБОУ ВО «Санкт-Петербургский государственный педиатрический медицинский университет» Минздрава России, 194100, Российская Федерация, г. Санкт-Петербург, ул. Литовская, д. 2.
yus.aleksandrovich@gpmu.org
ORCID: http://orcid.org/0000-0002-2131-4813
3 — ФГБОУ ВО «Санкт-Петербургский государственный педиатрический медицинский университет» Минздрава России, 194100, Российская Федерация, г. Санкт-Петербург, ул. Литовская, д. 2.
karina-moiseeva@yandex.ru
ORCID: https://orcid.org/0000-0002-3476-5971
4 — ФГБОУ ВО «Санкт-Петербургский государственный педиатрический медицинский университет» Минздрава России, 194100, Российская Федерация, г. Санкт-Петербург, ул. Литовская, д. 2.
prozorova-anya@mail.ru
ORCID: http://orcid.org/0000-0002-0232-0388
5 — ФГБОУ ВО «Санкт-Петербургский государственный педиатрический медицинский университет» Минздрава России, 194100, Российская Федерация, г. Санкт-Петербург, ул. Литовская, д. 2.
bozhkovsxxi@rambler.ru
ORCID: http://orcid.org/0000-0001-5586-9633
6 — ФГБОУ ВО «Санкт-Петербургский государственный педиатрический медицинский университет» Минздрава России, 194100, Российская Федерация, г. Санкт-Петербург, ул. Литовская, д. 2.
berez@list.ru
ORCID: https://orcid.org/0000-0003-4415-950X
7 — ФГБОУ ВО «Санкт-Петербургский государственный педиатрический медицинский университет» Минздрава России, 194100, Российская Федерация, г. Санкт-Петербург, ул. Литовская, д. 2.
gajeva@icloud.com
ORCID: https://orcid.org/ 0009-0001-0337-9701
В статье приводятся результаты оценки влияния возраста на госпитализацию пациентов с ДЦП. Выявлено, что большинство пациентов, независимо от возраста, приезжали из других субъектов Российской Федерации, а доля петербургских детей оставалась самой низкой. В возрастной группе до семи лет относительно чаще встречались дети из СЗФО и заметно реже – из самого мегаполиса, тогда как приток из остальных регионов страны, по сравнению с группой 7–14 лет, статистически не различался. Гендерное распределение отражало явное преобладание мальчиков, которое было особенно выражено у дошкольников. Источником финансирования лечения, вне зависимости от возраста, чаще всего были средства ВМП. Госпитализации, как правило, носили плановый и первичный характер, дети поступали преимущественно самостоятельно по направлению из поликлиники. Средняя длительность пребывания в стационаре и исход госпитализации между возрастными группами не различались. По нозологической структуре доминировали спастические формы ДЦП. Инвалидность имело абсолютное большинство пациентов, особенно в группе детей дошкольного возраста. Полученные результаты подчеркивают необходимость разработки эффективных мер по улучшению медицинского обслуживания детей с ДЦП, учитывая специфику их потребностей и особенностей регионального распределения пациентов.
Ключевые слова: детский церебральный паралич, госпитализация, многопрофильный детский стационар, пациенты дошкольного возраста, пациенты школьного возраста, инвалидность
Введение
Согласно эпидемиологическим исследованиям, за последние десять лет в России прослеживается рост распространенности детского церебрального паралича (ДЦП) – от 2,0 до 3,5 случаев на 1000 живорожденных1 [1]. Данный разброс объясняется различиями в уровне организации перинатальной помощи и выживаемости недоношенных детей, который наблюдается в разных субъектах Российской Федерации2. Медико-социальная значимость ДЦП обусловлена высокой распространенностью, выраженной инвалидизацией, необходимостью длительной, комплексной, дорогостоящей реабилитации, а также воздействием на все сферы жизни не только ребенка, но и его семьи. Родителям, воспитывающим ребенка с данным заболеванием, требуется временное, а нередко пожизненное перераспределение занятости, у них увеличиваются прямые и косвенные расходы3. Кроме того, на фоне тяжелого заболевания ребенка у родителей отмечается высокий риск эмоционального выгорания, депрессии и семейных разрывов.
Специализированная помощь детям с ДЦП осуществляется на нескольких этапах. На амбулаторном этапе дети получают первичную врачебную и первичную специализированную медико-санитарную помощь, которая оказывается врачами-педиатрами, неврологами, реабилитологами, логопедами, ортопедами и другими специалистами детских поликлиник4. На стационарном этапе осуществляется специализированная, в том числе высокотехнологичная медицинская помощь (ВМП), которая оказывается в федеральных и региональных многопрофильных детских больницах. На этом этапе выполняются хирургические вмешательства и организуется реабилитация ребенка с применением лечебной физкультуры, эрготерапии, роботизированных систем, вспомогательных коммуникационных устройств и др. Кроме того, при тяжелых формах ДЦП, которые сочетаются с эпилепсией, нарушением глотания и дыхательными осложнениями, дети получают медицинскую помощь по программам паллиативного наблюдения5.
По данным ВОЗ, до 80% детей с ДЦП имеют стойкие ограничения жизнедеятельности, которые обусловлены нарушением двигательных, речевых, интеллектуальных, сенсорных и др. функций. Большинство детей с ДЦП в раннем детстве получают категорию «ребенок-инвалид», что дает им право на различные меры социальной поддержки государства. Однако между юридически гарантированными мерами и фактическим обеспечением детей-инвалидов имеется существенный разрыв, связанный с вариабельностью показателей доступности и качества медико-социальной помощи в регионах страны6. Проблемы доступности медицинской помощи во многом связаны с нахождением реабилитационных центров в крупных городах, отсутствием безбарьерной среды (пандусов, специализированного транспорта), кадровым дефицитом медицинских работников, осуществляющих лечение и реабилитацию, а также не полным покрытием расходов родителей на реабилитационные и абилитационные мероприятия, в том числе на ортопедическую коррекцию7. Кроме того, на оценку исходов лечения, совершенствование клинических рекомендаций и возможность адекватного распределения ресурсов значительно влияет отсутствие единого федерального регистра ДЦП. Таким образом, медико-социальные проблемы, связанные с заболеваемостью и инвалидизацией детей церебральными параличами, выходят далеко за рамки педиатрии и неврологии, что обуславливает актуальность изучения характеристики пациентов детского возраста с ДЦП.
Цель статьи
Оценить влияние возраста на показатели госпитализаций пациентов с детским церебральным параличом.
Материалы и методы
С целью изучения влияния возраста на характеристику госпитализаций пациентов с детским церебральным параличом проведена выкопировка данных из медицинской информационной системы «Ариадна» (МИС «Ариадна») на 542 ребенка 1–14 лет, госпитализированных в 2022– 2024 гг. с диагнозом ДЦП в психоневрологическое отделение детской клинической больницы Федерального государственного бюджетного образовательного учреждения высшего образования «Санкт-Петербургский государственный педиатрический медицинский университет» Министерства здравоохранения Российской Федерации (далее – СПбГПМУ Минздрава России). Все пациенты с ДЦП были поделены на две возрастные группы. В первую группу вошли пациенты дошкольного возраста 1–6 лет (n = 327). Вторую группу составили дети школьного возраста 7–14 лет (n = 215). В силу значительных отличий в клиническом течении заболевания дети до года и подростки 15–17 лет в исследование не включались.
Оценка значимости различий между показателями проводилась с использованием t-критерия Стьюдента. Статистическая значимость различий между качественными признаками проверялась при помощи таблиц сопряженности с использованием критерия Pearson Chi-square (χ2). Теоретическая частота для каждой ячейки таблицы не должна быть меньше 10. Различия считали значимыми при р < 0,05. Для статистической обработки и анализа полученных результатов применялись пакеты MS Office-2019 и пакет статистических программ StatSoft-Statistica 10.0.
Результаты и обсуждение
Анализ структуры госпитализаций пациентов с ДЦП в многопрофильном педиатрическом стационаре СПбГПМУ, показал, что медицинская организация выполняет преимущественно межрегиональную функцию: большинство пациентов, независимо от возраста, приезжали из других субъектов Российской Федерации, а доля петербургских детей оставалась самой низкой (табл. 1). В группе детей 1–6 лет был достоверно выше удельный вес пациентов с ДЦП, поступивших на лечение из регионов, входящих в состав СЗФО (36,1% против 27,4%; р < 0,05) и ниже доля детей, госпитализированных из Санкт-Петербурга (6,4% против 11,6%; р < 0,05). В то же время достоверных отличий по удельному весу пациентов, поступивших из других регионов страны, между изучаемыми возрастными группами не выявлено (р > 0,05). Исследование выявило наличие достоверных различий в распределении пациентов с ДЦП по месту проживания (χ2 = 5,71; р = 0,05) в зависимости от возраста.
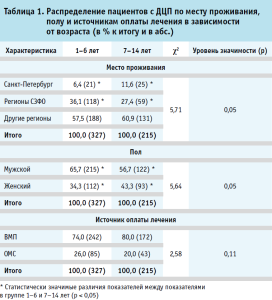
То, что пациенты с ДЦП из Санкт-Петербурга составляют меньшинство среди госпитализированных в детскую больницу детей, может быть обусловлено тем, что в мегаполисе имеется множество специализированных учреждений, что повышает доступность госпитализации в федеральные клиники для детей из регионов. Кроме того, высокая доля региональных больных может свидетельствовать о высокой репутации клиники или о недостаточном развитии специализированной помощи на местах.
Установлено, что как в группе пациентов дошкольного возраста, так и в группе более старших детей, наблюдались достоверные различия по полу пациентов (р < 0,05). В возрастной группе детей 1–6 лет, в сравнении с пациентами 7–14 лет, было статистически значимо больше мальчиков (65,7% против 56,7%; р < 0,05) и, соответственно, меньше девочек (34,3% против 43,3%; р < 0,05). Исследование выявило наличие достоверных различий в распределении пациентов с ДЦП по месту проживания (χ2 = 5,71; р = 0,05) в зависимости от возраста, что подчеркивает важность персонализированного подхода к лечению и реабилитации, поскольку мальчики и девочки могут нуждаться в различных стратегиях медицинского вмешательства. Выявлено, что, вне зависимости от возраста, доля пациентов с ДЦП, лечение которых осуществлялось в рамках финансирования ВМП, была достоверно выше, чем доля пациентов с церебральными параличами, госпитализированными за счет средств ОМС (р < 0,05). В то же время между возрастными группами пациентов значимых отличий по источникам оплаты лечения не установлено (χ2 = 2,58; р = 0,11). То, что дети чаще лечатся по программе ВМП, может служить индикатором того, что семья имеет возможность обращения за более качественным и высокоспециализированным лечением, то есть в целом может быть свидетельством доступности медицинской помощи данной категории пациентов.
Оценка распределения пациентов с ДЦП по форме, повторности госпитализации и способу поступления в стационар в возрастных группах детей 1–6 лет и 7–14 лет (табл. 2) выявила значительное преобладание плановой госпитализации над экстренной (р < 0,05), первичной госпитализации над повторной (р < 0,05) и удельного веса детей, поступивших самостоятельно над пациентами, доставленными скорой медицинской помощью (СМП) (р < 0,05).
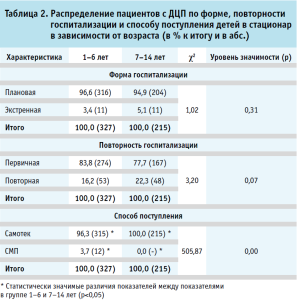
Но, если между группами пациентов дошкольного и школьного возраста значимых отличий по форме (χ2 = 1,02; р = 0,31) и повторности госпитализации (χ2 = 3,20; р = 0,07) не определялось, то в распределении детей по способу поступления в стационар выявлены достоверные возрастные различия (χ2 = 505,87; р = 0,00).
Оценка продолжительности лечения пациентов с ДЦП в многопрофильном детском стационаре не выявила статистически значимых отличий по срокам госпитализации детей в возрасте 1–6 лет и в возрасте 7–14 лет (табл. 3). Это касалось как распределения пациентов в группах (χ2 = 2,88; р = 0,58), так и средних сроков пребывания в стационаре (9,61 ± 0,26 против 9,19 ± 0,32 дней; р > 0,05), что указывает на устоявшуюся практику ведения пациентов. Также не было установлено различий в распределении пациентов по виду направления (χ2 = 2,88; р = 0,58). Однако, как среди детей до 7 лет, так и среди пациентов после 7 лет, наиболее часто направление на госпитализацию было получено из детских поликлиник. Доля таких детей была достоверно выше удельного веса пациентов, направленных на лечение из детских больниц (р < 0,05), региональными органами управления здравоохранением (р < 0,05), СМП (р < 0,05), а также пациентов, поступивших без направления (р < 0,05).
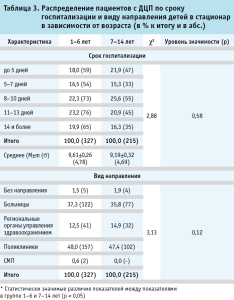
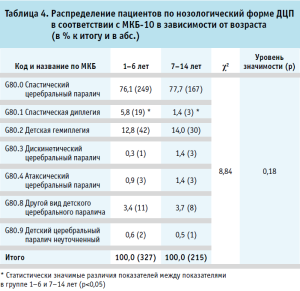
В дошкольном возрасте (1–6 лет) у детей в клинической картине заболевания появляются вторичные ортопедические деформации (сгибательные контрактуры, вывих бедра). В школьном возрасте (7–14 лет) становятся очевидными когнитивные и коммуникативные затруднения. Среди всех форм церебральных параличей (G80), вне зависимости от возраста пациентов, значимо преобладал спастический церебральный паралич (G80.0) (р < 0,05).
Оценка распределения пациентов по нозологическим формам ДЦП в зависимости от возраста выявила, что статистически значимые отличия между группами были только по удельному весу спастической диплегии, которая была выше у детей до 7 лет (5,8% против 1,4%; р < 0,05). Однако в целом достоверные различия в распределении пациентов по форме ДЦП между пациентами до 7 лет и 7–14 лет не установлены (χ2 = 8,84; p = 0,18), что отражено в таблице 4.
По данным исследований многочисленных авторов, влияние болезни на обучение, социализацию и развитие самообслуживания с увеличением возраста пациента с ДЦП возрастает. Возникают проблемы эмоционально-поведенческого характера, связанные с осознанием инвалидности и социальной стигматизацией [2, 5, 7].
Как показало наше исследование, вне зависимости от возраста, среди пациентов с ДЦП достоверно преобладали дети, которым была установлена инвалидность (р<0,05). Установлено, что распределение детей по наличию инвалидности имеет достоверные отличия по возрасту (χ2 = 5,70; p = 0,04). У детей до 7 лет, в сравнении с более старшими детьми, госпитализированными в стационар, доля детей с инвалидностью была выше (89,3% против 83,5%; р < 0,05). Очень высокие показатели распространенности детской инвалидности, особенно в младшей группе пациентов, указывают на то, что ДЦП к школьному возрасту определяется как стойкое нарушение здоровья. Кроме того, это свидетельствует о том, что у данной группы пациентов имеется высокая потребность в реабилитации и получении социальных и медицинских услуг. Распределение пациентов с ДЦП по наличию инвалидности представлено в таблице 5.
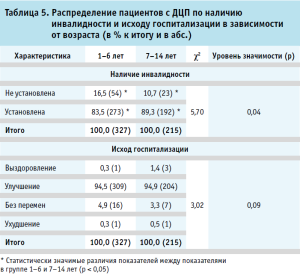
Оценка исходов госпитализации показала, что в обеих изучаемых возрастных группах значительно преобладали дети, выписанные с улучшением состояния (р < 0,05). В то же время в распределении пациентов с ДЦП по исходу госпитализации не выявлены возрастные статистически значимые различия (χ2 = 3,02; p = 0,09).
Заключение
Среди детей дошкольного возраста относительно чаще встречались дети из СЗФО и заметно реже – из самого Санкт-Петербурга, тогда как приток из остальных регионов страны по сравнению с группой 7–14 лет статистически не различался. Гендерное распределение отражало явное преобладание мальчиков, которое особенно выражено у пациентов 1–6 лет. Чаще всего источником оплаты госпитализации были средства, выделяемые на оказание ВМП и различий по возрасту по финансированию лечения ДЦП не выявлено. Госпитализации, как правило, носили плановый и первичный характер, дети поступали преимущественно самостоятельно по направлению из поликлиники, однако для детей старше семи лет доля обращений через скорую помощь была выше. Средняя длительность пребывания и исход госпитализации (выписка с улучшением) между возрастными группами не различались. По нозологической структуре доминировали спастические формы ДЦП и заметную возрастную разницу показала лишь спастическая диплегия, чаще диагностированная у пациентов дошкольного возраста. Инвалидность имелась у абсолютного большинства пациентов с ДЦП, особенно в возрастной группе 1–6 лет.
___________________________________________________________
1 Клинические рекомендации «Детский церебральный паралич у детей». Союз педиатров России [сетевое издание] 2016; 34 с. URL: file:///C:/Users/karin/Downloads/ДЦП%20СПР%20с%20комментариями%20испр.%20v3.pdf (Дата обращения: 23.05.2025).
2 Суслова Г.А., Кирьянова В.В., Булина О.В., Суслов В.М., Адулас Е.И., Либерман Л.Н., Безушко М.Л., Петрова Е.В., Графова А.И., Ростачева Е.А., Мизонова И.Б., Бобко Я.Н., Бобко А.Я. Детский церебральный паралич: медицинские технологии совершенствуются, актуальность проблемы остается. Children’s Medicine of the North-West. 2024; 12(4): 7–20.
3 Артамонова О.В., Девялтовская М.Г. Идентификация факторов риска развития детского церебрального паралича. Современные перинатальные медицинские технологии в решении проблем демографической безопасности. 2024; 17:201–208.
4 Моисеева К.Е., Суслова Г.А., Заступова А.А., Глущенко В.А., Болотских В.М., Колотова А.С., Микиртичан Г.Л., Заславский Д.В. Медико-социальные проблемы распростаненности детского церебрального паралича (обзор литературы). Современные проблемы здравоохранения и медицинской статистики. 2024; 5: 907–924.
5 Томов А.Д., Попков Д.А. Оценка качества жизни у детей с тяжелыми формами спастического паралича после реконструктивной хирургии тазобедренных суставов в рамках многоуровневых ортопедических вмешательств. Вестник травматологии и ортопедии им. Н.Н. Приорова. 2024; 31(2): 183–192.
6 Моисеева К.Е., Микиртичан Г.Л., Заступова А.А., Заславский Д.В., Суслова Г.А., Шевцова К.Г., Тимофеева Н.Н. Распространенность заболеваний нервной системы среди детского населения мегаполиса. Социальные аспекты здоровья населения. 2024; 70: 6.
7 Квартенг Б.С. Детский церебральный паралич, диагностика и современное лечение (обзор литературы). Вестник неврологии, психиатрии и нейрохирургии. 2024; 17(1): 53–72.
- Клинические рекомендации «Детский церебральный паралич у детей». Союз педиатров России [сетевое издание] 2016; 34 с. URL: file:///C:/Users/karin/Downloads/ДЦП%20СПР%20с%20комментариями%20испр.%20v3.pdf (Дата обращения: 23.05.2025).
- Суслова Г.А., Кирьянова В.В., Булина О.В., Суслов В.М., Адулас Е.И., Либерман Л.Н., Безушко М.Л., Петрова Е.В., Графова А.И., Ростачева Е.А., Мизонова И.Б., Бобко Я.Н., Бобко А.Я. Детский церебральный паралич: медицинские технологии совершенствуются, актуальность проблемы остается. Children’s Medicine of the North-West. 2024; 12(4): 7–20. DOI: 10.56871/CmN-W.2024.94.60.001.
- Артамонова О.В., Девялтовская М.Г. Идентификация факторов риска развития детского церебрального паралича. Современные перинатальные медицинские технологии в решении проблем демографической безопасности. 2024; 17: 201–208.
- Моисеева К.Е., Суслова Г.А., Заступова А.А., Глущенко В.А., Болотских В.М., Колотова А.С., Микиртичан Г.Л., Заславский Д.В. Медико-социальные проблемы распространенности детского церебрального паралича (обзор литературы). Современные проблемы здравоохранения и медицинской статистики. 2024; 5: 907–924. DOI 10.24412/2312-2935-2024-5-907-924.
- Томов А.Д., Попков Д.А. Оценка качества жизни у детей с тяжелыми формами спастического паралича после реконструктивной хирургии тазобедренных суставов в рамках многоуровневых ортопедических вмешательств. Вестник травматологии и ортопедии им. Н.Н. Приорова. 2024; 31(2): 183–192. DOI: 10.17816/vto611061.
- Моисеева К.Е., Микиртичан Г.Л., Заступова А.А., Заславский Д.В., Суслова Г.А., Шевцова К.Г., Тимофеева Н.Н. Распространенность заболеваний нервной системы среди детского населения мегаполиса. Социальные аспекты здоровья населения. 2024; 70 : 6. DOI: 10.21045/2071-5021-2024-70-6-8.
- Квартенг Б.С. Детский церебральный паралич, диагностика и современное лечение (обзор литературы). Вестник неврологии, психиатрии и нейрохирургии. 2024; 17(1): 53–72.
